總膽管囊腫(CholedochalCyst)
總膽管囊腫又稱先天性膽總管擴張症,爲臨床上最常見的一種先天性膽道畸形。其病變主要是指膽總管的一部分呈囊狀或梭狀擴張,有時可伴有肝內膽管擴張的一種先天性畸形。
此病由Vater及Ezler於1723年首次提出,1852年Douglas將該症命名爲膽總管囊腫( Choledochal Cyst )。1959年Alonso-lej等提出了Alonso-lej分類。1975年日本戶谷Todani在Alonso-lej分類的基礎上增加了第Ⅳ 型,即Todani分類法。
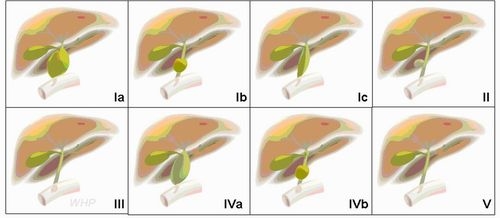
<總膽管囊腫之Todani分類>
總膽管囊腫多見於女性,10歲以下者占總數的三分之二以上。亞洲人中的發病率明顯高於歐美白人。總膽管囊腫大小不等,一般分爲四型:
- 1.囊腫型(呈梭形、紡垂狀擴張)
- 2.憩室形成型
- 3.多發憩室型
- 4.十二指腸壁內型(Choledochocele)
病因仍未完全明瞭。曾有胚胎期膽管空化異常學說、病毒感染學說、膽總管遠端神經、肌肉發育不良學說等。至60年代末Babbitt提出先天性膽管擴張症與胰膽管合流異常存在有密切關聯。近年認爲其病因可能是由於多種因素引起的先天性畸形。
臨床分類被廣泛參考應用的有Alonso-lej分類及Todani分類方法。Alonso-lej 於1959年提出之分類法爲
- Ⅰ型:總膽管囊性擴張型
- Ⅱ型:總膽管憩室型
- Ⅲ型:總膽管末端囊性脫垂型
Ⅰ型之總膽管囊性擴張型,整個總膽管均呈囊性擴張。囊腫通常直徑爲6-18cm,可容300-500ml膽汁。Ⅱ型之總膽管憩室型,較少見,僅占2-3.1%,在總膽管側壁有憩室樣囊腫擴張,囊腫以狹窄的基底或短蒂與總膽管側壁相連接,膽管的其餘部份則正常或有輕度擴張。Ⅲ型之總膽管囊腫脫垂型罕見,僅占1.4%。病變表現爲總膽管末端擴張並疝入十二指腸內,此型在臨床上有時被誤診爲十二指腸內息肉或十二指腸乳頭腫瘤。
1975年日本戶谷Todani在Alonso-lej分類的基礎上增加了
Ⅳ型:即多發性膽管擴張型,肝外膽管擴張同時合併有肝內膽管的擴張
Ⅴ型:先天性的肝內膽管擴張
Ⅰ型又分為三個亞型:
- Ⅰa型,總膽管囊性擴張,為常見類型
- Ⅱb型,節段性的總膽管囊性擴張,極少見
- Ⅰc型,總膽管梭狀擴張,為常見類型
Ⅱ型,總膽管憩室型。Ⅲ型,總膽管末端囊腫脫垂。
Ⅳ型,是指多發性的肝內或肝外的膽管擴張,分兩個亞型。
- Ⅳa :肝外總膽管擴張同時合併肝內膽管擴張
- Ⅳb:肝外膽管的多發性擴張
Ⅴ型,肝內膽管擴張。但隨著對肝內膽管擴張瞭解的深入,目前多數認爲這是一獨立的病症( Caroli病)。
膽管擴張主要指總膽管的各種程度的擴張,同時也可以合併肝內膽管擴張。先天性膽管擴張症常合併胰膽管合流異常。在疾病的發生過程中膽管、胰臟、肝臟也常會出現各種病理改變。病程早期、膽管內炎症不厲害時,膽管壁結構接近正常。
隨著病程的進展,由於大量胰液返流入膽管,胰臟酶可以引起較嚴重的生化性膽管壁破壞。而總膽管遠端的狹窄阻塞可以導致膽管內壓力增高、膽汁淤積,這些因素都可以使膽管壁發生較嚴重的病理改變─膽管壁增厚、纖維層明顯增生、內層黏膜上皮消失、膽管的內面被覆以膽色素的沈積物。膽管壁內有大量的炎症細胞浸潤,由於反覆炎症發作膽管壁變得增厚,並可發現囊腫壁與周圍組織有較嚴重的粘連。
擴張膽管壁在顯微鏡鏡下常可見膽管黏膜發生上皮化生。腸上皮化生被認爲可能與膽道癌的發生有關。
病患臨床表現有右上腹痛、黃疸及右上腹腫塊。小孩則有時會有破裂之情況。而一歲以前,則常以黃疸來表現,必須與膽道閉鎖作鑑別診斷。血、尿及糞便檢查呈阻塞性黃疸之實驗室數據。少數患者各項檢查指標可正常。合併感染者可見白血球增高等的炎症改變。20-40%病患會有高胰澱粉酶血症,尿中也可查得澱粉酶增高。部分病例爲真的合併胰臟炎,而有些則爲毛細膽管中的澱粉酶反流入血液中而引起,所謂“假性胰臟炎”的表現。
影像學檢查:較大的囊腫一般 X光攝影可間接地顯示出胃腸道受壓、推移。腹部超音波是診斷總膽管囊腫的最佳利器,可見總膽管或肝內膽管呈橢圓形或梭形膨大;另外,可診斷是否合併有結石或腫瘤。內視鏡逆行性胆胰管造影術(ERCP)過去為診斷總膽管囊腫之標準工具,同時可顯示是否有胰膽管合流異常。其角色已漸漸被核磁共振及核磁共振膽胰造影術(MRI和MRCP)所取代。
電腦斷層(CT)亦為診斷總膽管囊腫之好方法。總膽管或肝內膽管呈橢圓形或梭形膨大;另外,與腹部超音波一樣也可診斷是否合併有結石或腫瘤。核磁共振及核磁共振膽胰造影術(MRI和MRCP)漸漸取代內視鏡逆行性胆胰管造影術(ERCP),可診斷是否合併有結石 、腫瘤或胰膽管合流異常,目前為標準診斷工具。內視鏡超音波(Endoscopic Ultrasound, EUS)為輔助之影像工具,最能觀察總膽管囊腫內容物如結石或腫瘤。至於是否可以診斷胰膽管合流異常,則與操作者經驗有關。
總膽管囊腫需與其他原因引起阻塞性黃疸的膽管擴張作鑑別。其合併症有胰膽管合流異常、膽道穿孔、肝臟病變、高澱粉酶血症、膽道癌變。其中膽道癌變發生率是正常人群的25~40倍。
手術為治療方式。70年代以前多採用外引流手術或囊腫腸管吻合的內引流手術。術後死亡率高,儘管部分病例手術後可以解決膽汁排出梗阻的問題,短期療效尚可,但由於膽總管囊腫仍然存在,術後經常出現返流性膽管炎、囊腫感染、吻合口狹窄、膽道結石,特別是膽道的癌變等嚴重並發症。近年來開始採用囊腫切除、胰膽分流、膽道重建的所謂新式根治性手術。
<內視鏡逆行性胆胰管造影術(ERCP)顯示總膽管囊腫合併胰膽管合流異常>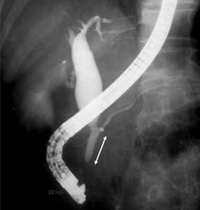
<總膽管囊腫合併有結石之核磁共振膽胰造影術(MRCP)>


