一名45歲婦人近期覺得看東西變得很吃力,原以為眼鏡度數不足,去眼鏡行驗光配鏡片之後,怎樣配都還是看不清楚,後來轉到眼科門診就醫,發現不是近視加深,而是白內障造成。
#白內障
隨著夏天氣溫升高,日照時間更久、紫外線更強,在戶外遇到強烈陽光照射時,有些人會發現視線變得模糊,看不太清楚。安南醫院眼科中心副院長洪純玲表示,導致日常生活視力模糊的原因,除了因淚膜不夠潤濕眼睛的乾眼症狀外,另一個情況就是光線變化強烈使得瞳孔收縮,常見原因是白內障,尤其是後囊混濁性的白內障。
55歲敏先生因眼睛不適求診,雖尚屬壯年,卻已有長者好發的白內障症狀,安南醫院眼科主任徐聖曜安排視網膜眼底檢查,發現雙眼皆有許多出血點,此情況通常在有糖尿病患者較為常見,但敏先生表示自身無糖尿病,因此醫師再安排抽血檢查,報告中血糖數值超過300,確定為糖尿病所引發的視網膜病變,且已有一段很長時間。
白內障是常見的視力退化眼疾,用作治療的「人工水晶體置換術」是眼科最常見手術,不須住院即可施行。然而成功率雖高,有時卻因患者在手術後感覺「視力改善程度不如預期」而衍生爭議。
台灣有「近視王國」之稱,近視情況甚為普遍。尤其在COVID-19後疫情時代更為嚴重,3C使用頻率普遍增加,加上為避免感染,長時間的社交距離限制,使孩子們在戶外度過時間減少,將更多時間花在近距離活動上,例如家庭作業、使用電子設備玩耍或工作等,這些活動都會加劇近視。 若不及時治療,近視會發展為高度近視,容易導致嚴重的併發症,可能會在未來出現威脅視力的情況,包括視網膜剝離、近視性黃斑部病變、青光眼和早發性白內障。
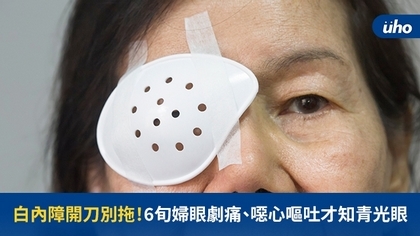
(優活健康網記者馮逸華/綜合報導)一名63歲女性,前年因視力模糊到診所就醫被診斷出白內障,因害怕開刀於是選擇定期追蹤,但去年底某天突然感到眼窩疼痛,不以為意而去睡覺休息,沒想到半夜時眼睛脹痛更加劇烈,同側頭痛嚴重,甚至噁心嘔吐,緊急送至急診室經診查後發現,因白內障太過成熟,導致水晶體膨脹引發急性青光眼,打了點滴又打雷射才將眼壓降了下來,待眼壓穩定後再開刀處理白內障,所幸及早治療再加上術後定期追蹤,目前眼壓穩定,已不需青光眼藥物治療,視力也不再模糊。另一48歲女性4年前便被診斷出白內障,因工作忙碌遲遲沒有就醫追蹤,視力在這段時間雖無太大改變,但偶有眼睛輕微脹痛,休息一下即改善,原以為是工作勞累所引起,直到至醫院眼科門診才發現雙眼眼壓異常偏高,合併兩眼視神經萎縮,白內障雖未成熟,但也因水晶體膨脹引發青光眼,因沒有急性症狀,又沒有定期就診,錯失及時醫療處置,病人在門診穩定眼壓後,接受白內障手術,術後視力雖已順利回復,但很可惜的是,周邊視野因為長期青光眼造成的不可逆傷害,已無法復原。就像人老頭髮都會變白!逾50歲長者6成有白內障問題奇美醫學中心眼科部主治醫師黃唯祐表示,眼睛裡的水晶體構造在正常出生時為無色透明狀,如同相機鏡頭裡的透鏡一般清澈,但隨著年紀增長,水晶體中的不可溶性蛋白質不斷形成並堆積造成混濁,引發視力模糊就稱為「白內障」,是一種老化的退化性疾病,就像年紀增長會冒出白頭髮一樣,白內障也會隨每個人的歲數增加而逐漸形成。目前台灣50歲以上約有6成患有白內障,70歲以上更高達9成;當病人懷疑白內障出現時,應先至醫院請醫師檢查,瞭解目前白內障的情況並定期追蹤,而非一出現就立即要手術治療。黃唯祐說明,亞洲族群相較於西方,眼球的尺寸較為偏小,然而眼睛裡面的構造並不會因此而等比例縮小,也就是亞洲人的眼內結構較西方人來說顯得比較擁擠,因而時常會有一些併發症隨之形成,脹大的白內障所引發的高眼壓就是其中一個常見的併發症。這類型病人的水晶體會膨脹向前壓迫並阻塞眼內房水流動的出口,造成眼內的房水不斷累積導致眼壓逐漸升高,最後傷害視神經形成青光眼,造成永久性的視野缺損與視力傷害。白內障不處理,恐引發急性青光眼致永久傷害黃唯祐指出,除了併發青光眼,過熟的白內障若未及時處理,後續也可能併發葡萄膜炎,且手術中因為白內障太過堅硬,器械震碎晶核需要使用的能量也會較高,造成術後角膜水腫等併發症也會致使預後較差,增加治療難度與風險。目前手術治療仍是唯一有效治癒白內障的方法。黃唯祐提醒,病患若發現白內障,當前視力影響生活品質時,或是病人有意願且經評估合適接受手術,皆會建議病人接受白內障手術治療,定期追蹤亦可預防白內障過熟而引起併發症,避免造成不可逆的視力傷害。
(優活健康網記者黃苡安/綜合報導)全國三級警戒持續了兩個多月,許多上班族改為居家工作,所有學生也都改為在家視訊上課,幾乎一整天眼睛都黏在電腦等3C產品上,近來門診增加很多「疫情高度近視族」,醫師提醒,如不好好注意控制,日後會有很高的失明風險。近視500度即為高度近視國健署2017年報告指出,低齡幼童早發性近視比率增加,大班學9%有近視,與父母親都沒有近視的小朋友比較起來,父母親若有一位或兩位都近視,小朋友近視機率較高。除先天遺傳因素外,後天環境及行為因素也非常重要,戶外活動時間越短與室內近距離用眼時間越長,越容易近視。研究統計,在台灣一旦開始近視,平均每年將增加約100度,小朋友開始近視年齡越小,度數加深速度越快,容易演變成高度近視。振興醫院眼科部醫師趙育箴表示,世衛組織2015年將高度近視的定義從600度下修為500度,另外,眼軸大於26.5毫米也可以算高度近視。近視不只是配眼鏡矯正視力就好,近視是一種疾病,近視造成的眼睛結構的改變,包含眼軸的增長,罹患眼疾的風險拉高,度數越高風險越高,一旦產生併發症,例如白內障、青光眼、黃斑部病變、視網膜剝離等,將影響視力、導致視野受損,甚至增加失明的機率。多從事戶外運動 減少過早用眼趙育箴提醒,民眾要養成護眼觀念及良好用眼習慣,國小學童除了定期視力及眼睛檢查,平時也應多從事戶外運動,每天至少1~2小時,戶外光線刺激視網膜產生多巴胺,可抑制眼球增長,可預防近視發生;同時減少過早用眼,小於2歲的小朋友宜避免觀看螢幕,2歲以上觀看3C產品每天不宜超過1小時。預防近視需長時間持續,直到成年後度數才會穩定。高度近視容易產生併發症,造成視力受損,不僅影響個人生活品質,也會降低生產力造成社會負擔,後果嚴重。如果近視了也不能任由度數自由發展,應就醫治療,控制減緩加深的速度,以維護眼睛健康,杜絕因高度近視造成失明的可能。
(優活健康網新聞部/綜合報導)痛風發作時,連風吹到都會痛到不行!有人吃藥降尿酸,結果關節反而更痛!可能是因為血尿酸濃度急速變化時,引發急性痛風關節炎。食品藥物管理署邀請臺北醫學大學風濕免疫科林子閔醫師教大家痛風該怎麼辦。痛風除疼痛難耐 可能出現心臟病、動脈硬化等併發症痛風主要是尿酸鈉鹽沉積在關節腔內,造成關節腫脹和變形,好發於下肢關節,常見部位是腳大拇指的第一個關節,足背、踝、膝、腕、肘、手指間等關節也可能會發生。當痛風發作時,關節處局部會發生紅腫熱痛的現象,常合併關節活動範圍受限,無法走路、無法穿鞋,除了反覆疼痛難耐外,可能出現腎臟病、心臟病、動脈硬化,高血壓、腦中風和腎結石等併發症。根據統計,我國的痛風盛行率約為6.24%,男女比例約為3:1,以往易發於中老年男性,但近年來40歲以下的年輕患者越來越多,主要是和飲食西化、營養過剩使得肥胖人口增加有關,而許多年輕患者都有家族史,值得關注。血尿酸濃度急速升降 恐引發急性痛風關節炎食藥署提醒,許多患者誤以為痛風發作時,只要吃藥控制就好了,卻忽略平常血液尿酸值的控制。對此,林子閔醫師說明,在急性期痛風發作時,主要使用的三種消炎止痛藥物包括:非類固醇消炎止痛藥、秋水仙素、類固醇,醫師會視患者是否合併其他內、外科疾病而定。在降尿酸藥物方面,當急性期時,若原來沒有使用的患者,就不要服用,如果本來就已使用,則可繼續用藥,且不宜增減劑量;以防血尿酸濃度急速變化升降時,可能引發急性痛風關節炎。食藥署叮嚀,痛風雖然不能根治,但在不發作間歇期,選擇合適的降尿酸藥物,即可控制血液尿酸值。目前我國常用的降尿酸藥物有Allopurinol、Febuxostat、Benzbromarone,醫師會視患者狀況開立處方。林子閔醫師指出,曾痛風發作而無痛風石的患者,建議血液尿酸值控制應小於6mg/dL;有痛風石的患者,建議血液尿酸值控制在5mg/dL以下。此外,痛風患者要盡量避免酒、肉湯(如雞湯、排骨湯、牛肉麵的湯、火鍋肉湯)等食物,至於有殼的海鮮(如蝦、蟹、蚌殼、牡蠣、扇貝)、內臟類食物、豆類、香菇等食物,建議適量攝取即可。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu