60歲章先生患有「痛風關節炎」多年,每次發作都是到診所打止痛針,緩解之後就等下一次發作再說。隨著時間進展,發作的部位越來越多,從雙側下肢的關節擴增到雙手手腕關節,而且頻率也增加,造成生活上很多困擾跟不便。後來,因為右手腕的痛風關節炎急性發作,因此到醫院急診就醫,醫師診察後安排入住風濕免疫科病房治療。
#痛風關節炎
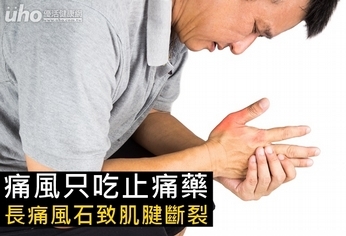
(優活健康網記者林奐妤/綜合報導)40多歲的胡先生常喝酒,罹患痛風關節炎超過7年。以往痛風關節炎發作時,都到醫院拿些止痛消炎藥,吃幾天藥緩解關節痛就不再理會。之後痛風石逐漸產生在手腳關節, 1個月前痛風石侵蝕右手大拇指伸肌肌腱,造成肌腱斷裂,必須進行肌腱重建手術。術後恢復良好,手部功能逐漸恢復,使胡先生正視長期控制尿酸的重要。習慣飲酒、大魚大肉 痛風關節炎年輕化痛風關節炎起因於體內尿酸堆積,一開始發生在下肢關節,大拇趾的關節最常見,其次是腳盤、腳踝及膝蓋。大多數人一開始只有1個關節發作,第2次發作可能是6個月到2年內,而後越來越多關節同時發作,甚至慢性關節炎,一天到晚關節痛。奇美醫學中心風濕免疫科主治醫師陳昭宇表示,高尿酸血症是痛風關節炎最主要的危險因子,大多數的原因是排出過少,導致血液中尿酸濃度增加。近年痛風關節炎的發作年齡逐漸下降,個人的生活習慣,例如長期飲酒、大魚大肉、水分補充不夠、不常運動以及基因遺傳都是原因。溶解尿酸結晶 降尿酸藥物為必要超過人體內血液中正常尿酸數值,就會開始在體內形成結晶累積,除了關節,肌腱、肌肉、皮膚甚至內臟器官都可能累積。痛風石是由免疫細胞包裹尿酸結晶以及其他脂質、蛋白質等物質形成,具侵蝕能力,可能造成皮膚潰瘍、肌腱韌帶斷裂、軟硬骨的侵蝕導致關節變形,甚至肢體功能障礙或跛行。陳昭宇醫師表示,大多數人對於降尿酸藥物的耐受性很好,而且可以很快達到治療目標。配合生活型態的調整以及定期追蹤血液中尿酸濃度,若是長期達到治療目標,體內沈積的尿酸結晶甚至可以完全溶解,不會再產生痛風性關節炎,也降低高尿酸血症產生的併發症風險。
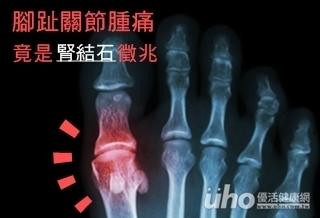
(優活健康新聞部/綜合報導)40歲的雷先生在聚餐隔日,發覺右足拇趾關節腫痛而至門診求診,門診抽血檢查血中肌酐酸為 1.0 mg/dl,尿酸 11.5mg/dl,尿液檢查有潛血及尿酸結晶,醫師診斷為急性痛風性關節炎,腎臟超音波檢查更發現兩側腎臟皆有腎結石。經戒酒、飲食控制及規則藥物治療,2個月後門診追蹤尿酸值下降,腎臟功能改善,肌酐酸下降,痛風也較少發作。高尿酸無症狀 也會增加動脈硬化風險76歲的蕭先生為慢性腎臟病和長期痛風病人,今年6月發現左上葉肺炎,進一步接受肺結核藥物治療。出院後於門診追蹤發現病人腎功能持續惡化,疑似病人的結核藥物導致持續尿酸偏高。調整藥物、飲食控制及規則降尿酸藥物治療,2個月後腎臟功能改善。郭綜合醫院透析中心主任林孟德表示,高尿酸血症除了容易造成尿酸結晶導致關節發炎引起急性痛風外,也容易導致慢性腎臟病。長期無症狀的高尿酸血症即使無痛風發作,卻會增加動脈硬化疾病、高血壓、高血脂或糖尿病風險。尿酸值高於8.5 mg/dl 腎衰竭風險高8倍血中尿酸高、尿量少且濃縮,酸鹼值低,易造成尿酸結石,倘若結石阻塞至輸尿管,會造成腎絞痛、感染、甚至腎功能損傷。日本學者對近5萬名日本男性鐵路工作者進行研究發現,血中尿酸值高於 8.5 mg/dl 者比尿酸值正常的人,發生腎衰竭的相對風險高達8倍。高尿酸血症造成的腎病變包括尿酸鹽結晶導致腎結石、急性尿酸腎病變、慢性痛風性腎髓質病變。止痛藥、清水仙素、類固醇對降尿酸都無幫助另外,飲食習慣也是控制病情重要的一環,內臟類、魚肉類、啤酒及含果糖飲料都附含高普林,患者宜儘量減少攝食富含普林的食物。急性痛風發作使用的止痛藥、秋水仙素甚至類固醇,對降尿酸無幫助,僅限短期使用,痛風改善就應停用;若飲食控制無效長期高尿酸則建議服用藥物,對於慢性腎臟病人使用促進尿酸排泄的藥物效果較差且有腎結石風險。建議慢性腎臟病及高尿酸血症病人定期追蹤尿酸、腎功能、尿蛋白、膽固醇、血糖與血壓;不要認為痛風發作才就診,要定期追蹤血液尿酸濃度,高尿酸亦是導致腎功能惡化重要因子,若合併三高症狀也應定期追蹤控制。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu