女性從懷孕一直到生產後,就是一連串與疼痛共存的日子,若自己和親友都能更加掌握相關常識,就能提前作好準備。任職於禾馨婦產科的烏烏醫師在《好孕,做自己》中,說明產後生理狀態,提醒讀者,每個人體質不同,所面對狀況也不一樣,不必以他人經驗為師。以下為原書摘文:
#剖腹產
(優活健康網記者 張桂榕/綜合報導)胎位不正一定要剖腹嗎?高雄醫學大學附設中和紀念醫院中醫部以「艾灸」矯正胎位,讓產婦免挨一刀,成功率8成。初為人母的林小姐直言「好神奇哦!」。33歲的林小姐說,她懷孕7個多月後,連續3次產檢都發現胎位不正,婦產部主任詹德富 得知她有嚴重的蟹足腫問題,便轉介到中醫部接受艾灸治療,剛開始她誤以為是針灸,很怕動了胎氣,內心掙扎很久。高醫中醫部婦兒科主任 邢郁欣 表示,中醫艾灸轉胎是中醫傳統療法,1998年《JAMA》期刊曾發表成功率約75%。高醫從今年3月至今,共完成12例,其中10例成功轉胎,成功率超過8成。「艾灸轉胎」的治療方式是將艾灸置於雙腳小趾的「至陰穴」,一周做3-5次,每次煙燻約15分鐘,持續做2周至1個月,健保給付。「艾灸轉胎」安全嗎?邢郁欣主任說,艾灸轉胎機轉推測是中醫經絡引導作用,安全、無傷口、無侵入性、無疼痛,大多數孕婦都可接受,對肚中的胎兒也沒有影響,是中西醫可以合作的好方法。「艾灸轉胎」最佳時機?是在懷孕28-32周,這時的子宮空間比較充足,胎兒轉向機率高。林小姐說艾灸煙淡、無味,「第一次艾灸,就明顯感覺寶寶在動!」讓她覺得不可思議。完成4-5次的艾灸後,再回婦產部檢查,寶寶胎位已神奇地矯正過來,讓她在足月後自然產下3175公克的女嬰,免除剖腹產以及可能引起蟹足腫的恐懼。林小姐感謝高醫跨團隊的合作,讓她順利當媽媽。
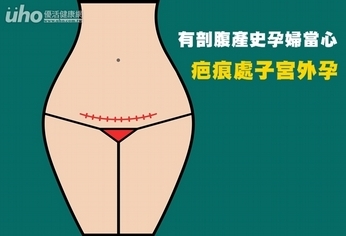
(優活健康網記者林奐妤/綜合報導)25歲的吳姓婦女曾經接受過3次剖腹產,此次因早期懷孕到醫院就醫,檢查發現一個懷孕約6週多的胚胎,竟然著床在先前剖腹生產的疤痕位置,且已經發育到有心跳,若不盡早處理恐有子宮破裂的危險。病人還無法決定接受手術前,醫師先注射讓胚胎萎縮的化學治療藥物(MTX),但仍無法阻止胚胎繼續發育,所幸後來經腹腔鏡微創手術成功摘除子宮外孕組織,保住子宮與生育能力。剖腹產疤痕處子宮外孕 若無及早發現恐大出血大千綜合醫院醫療副院長暨婦產科醫師林敬旺指出,剖腹產疤痕處子宮外孕,是指曾有剖腹產史的婦女,在過去剖腹手術切開子宮肌肉層部位的疤痕處有妊娠囊的植入。這種罕見的剖腹產疤痕處子宮外孕,若未能早期發現,成長的胚胎很快就會撐開剖腹產疤痕,導致子宮破裂大出血,通常需要摘除子宮來止血,嚴重時甚至會因失血過多,導致死亡。林敬旺副院長表示,上述案例為做腹腔鏡手術時發現,因為先前3次剖腹產導致骨盆腔嚴重沾粘,子宮及膀胱幾乎整個黏在腹壁上。經過小心分離沾黏後,劃開剖腹產疤痕,成功摘除子宮外孕組織,再將剖腹產疤痕處縫合及使用防沾黏材料來預防再次沾黏。不僅保住子宮與生育能力,也因微創手術傷口小、復原快,手術後2天病人即康復出院,1週後回診超音波也見到原先剖腹產疤痕幾乎癒合。曾經有剖腹產史 留意胚胎是否在子宮內正常位置懷孕林敬旺副院長表示,子宮外孕是指胚胎在子宮腔以外的地方著床及發育,最常見部位是在「輸卵管」,約占97%,其他3%則發生在子宮角、卵巢、腹腔、子宮頸等其他部位。剖腹產疤痕處子宮外孕則相當罕見,甚至很多婦產科醫師都沒有遇過。近年來隨著剖腹產率上升,剖腹產疤痕處子宮外孕也有上升的趨勢,曾經有剖腹產史的孕婦一定要注意,請醫師確定胚胎是否在子宮內正常位置懷孕,如果有疑問,一定要盡早轉診到有經驗的醫院確診及處置。
(優活健康網新聞部/綜合報導)迎接家中的新成員,究竟該選擇「自然生產」還是「剖腹生產」才好?離預產期越近,越讓不少新手媽媽煩惱到夜不成眠。二擇一,其實答案並沒這麼困難,國內婦產科醫師給了最重要的依據,那就是只要胎位正、媽媽及寶寶的健康良好,優先選擇自然生產。台灣剖腹產率超過3成台北長庚紀念醫院產科主任蕭勝文強調,根據統計,台灣剖腹產率高居世界排名前茅,比率超過3成,在部分院所,剖腹生產的比率甚至高過4成。若是胎位不正,前置胎盤、胎兒窘迫,產程遲滯,雙胞胎、前胎剖腹、媽媽天生的骨盆腔狹小,或是寶寶個頭屬於「巨嬰」等級的情形之下,由於相對的生產風險較高,此時採取剖腹生產則有其必要性;然而,一切都得視母嬰狀況予以抉擇。剖腹產最怕出現沾黏在台灣,由於剖腹產技術已十分純熟,產婦不見得需要術後禁食,且在傳統剖腹產同時,還可順道檢查卵巢、輸卵管等是否有腫瘤,或剖腹產合併作肌瘤切除術的好處。然而,蕭勝文指出,剖腹產最怕還是出現沾黏,由於剖腹下刀位置不同,出現的沾黏位置不同,則產後出現的症狀更是大不同。近年來,會遇到剖腹產多次的孕婦,無論是腸沾黏蓋滿子宮,導致此胎讓醫師無從下刀的情況;或者是與膀胱沾黏造成產婦夜夜頻尿等困擾,偶爾都會遇到,且容易影響到產婦產後的生活品質。防沾黏可降低7倍沾黏率蕭勝文強調,選擇在剖腹術中使用適合的防沾黏產品,可以降低沾黏機率,目前市面上有許多種選擇,不管是貼片狀、薄膜狀等任何形式產品,目前健保不給付,都需要自費,使用美國FDA合格核准的防沾黏玻尿酸產品,通常7天內可由人體自然吸收,文獻上指出可達到降低7倍沾黏發生機率,目前台灣約有6成以上剖腹產婦選擇使用,以降低剖腹產沾黏的可能性。(文章授權提供/健康醫療網)
(優活健康網記者陳思綺/綜合報導)一名32歲曾姓產婦懷孕第二胎,35周時提早破水,緊急到花蓮慈濟醫院急診就醫,因為胎兒有生長遲滯的現象,因此留院待產,過程中發現胎兒心跳異常,內診發現產前臍帶意外掉到陰道裡,胎兒供血被阻斷,情況相當危急,經過緊急剖腹產後,順利解除胎兒窘迫的危機,保住產婦與胎兒生命。臍帶脫垂 恐造成寶寶缺氧、窒息收治個案的花蓮慈濟醫院產科醫師龐渂醛表示,在剖腹生產的過程中,發現胎兒的胎盤臍帶異常,除了臍帶帆狀附著在胎盤以及胎盤早剝的情況外,臍帶內的動靜脈也只有薄薄的羊膜包覆著,在臍帶發育不正常的情況下,供應腹中胎兒的營養有可能不足,造成孩子有生長遲滯的現象外,臍帶也容易就會被外力壓扁,造成胎兒血供受阻胎兒窘迫甚至胎死腹中。龐渂醛說,正常臍帶會附著在胎盤內,臍帶裡的動靜脈由厚實臍帶膠質包覆著,不容易被外力擠壓而受影響,但臍帶帆狀附著可能會造成胎兒生長遲滯、早產,且有6%臍帶帆狀附著的寶寶合併有臍帶血管前置的問題,沒有臍帶膠質包覆的動靜脈,會滑落到子宮下段或胎頭的地方,就容易在自然生產時,發生臍帶意外掉到陰道或是臍帶血管破裂等危急的情況,使得母體供應胎兒的血流阻斷,胎兒容易因缺氧、窒息而致命。3分鐘剖腹產出 成功搶救母子產前臍帶脫垂是婦產科急症之一,其發生率約在0.1~0.6%,胎兒的罹病率及死亡率都較高。龐渂醛表示,產前臍帶脫垂是指羊膜破裂後,臍帶滑落至子宮頸口、陰道內,醫師內診時會先摸到或看到臍帶,才會再摸到胎兒的頭、臀、肩等,臍帶脫垂危險性高,因胎兒是藉臍帶從母體吸收營養與氧氣,臍帶掉落子宮頸口或陰道內,將有可能導致胎兒缺氧窒息死亡。所幸龐渂醛醫師從診斷到寶寶出生只花了20分鐘,其中從劃刀到胎兒娩出更只花3分鐘。龐渂醛醫師說,當時的情況真的很危急,再慢一點的話,可能造成胎兒缺氧、早產、胎死腹中等,孕婦也可能因大出血而休克甚至死亡,幸好在婦產部與麻醉科醫護團隊無縫接力合作下,成功搶救了孕婦和新生命。
(優活健康網記者陳思綺/綜合報導)懷孕到生產,對每一個準媽媽來說,都是既期待又害怕受傷害的過程,期帶著新生命的到來,卻又害怕生產帶來的疼痛,常常在剖腹產與自然產的交叉路口掙扎;醫師表示,一般會優先建議以自然產為主,除非有胎位不正、前胎剖腹或產程遲滯等情況,才會建議剖腹,產婦可依自己的身體狀況,與專業醫療人員討論後,再決定適合自己的生產方式。傷口小、恢復快 醫師優先建議自然產衛生福利部南投醫院婦產科許峻睿醫師表示,自然產的優點在於其傷口小、產後恢復快,胎兒經產道擠壓減少出生後呼吸窘迫的情形發生,而且產後母體出血的機會較低,不需要麻醉,相對剖腹產的住院時間較短;而缺點則是待產時間可能較長,陣痛較厲害,日後婦女的骨盆底脫垂的機率較高。而剖腹產的優點,則在於可事前預約生產時間,且日後骨盆底脫垂的機率較低,缺點則是須至少半身麻醉,相對風險較高、傷口較大,且術後恢復較慢,住院時間也相對比較長。產前與醫師充分討論許峻睿醫師表示,自然產需忍受的產前陣痛較大,但大約1~2天,而剖腹產則是術後的傷口疼痛,會持續3~4天,一般來說自然產與剖腹產相比,仍是利大於弊,通常醫師會優先建議自然產,但每一位產婦的身體狀況不一,如果產婦有胎位不正、前置胎盤、前胎剖腹、子癲症、產程遲滯等情況,便須採取剖腹產,建議各位準爸媽們,在產前可以將期待的生產方式與婦產科醫師做充分討論,提早做好準備。
有些產婦說:「拉梅茲生產法對我沒有用,當子宮收縮陣痛一來什麼都忘記了。」事實上,不是拉梅茲法沒有用,而是妳有沒有選擇使用拉梅茲法?產前模擬練習得夠不夠,身心對生產準備得如何?是否抓住要領?當失控時,妳的先生有沒有適時有效的引導妳呼吸?拉梅茲生產法不是產婦孤軍奮鬥,而是夫妻倆共同努力、積極的參與,與支持鼓勵中完成生產的大事。臺安醫院婦產科 - 衛教專員張保美表示,練習拉梅茲生產法呼吸的訣竅有以下幾點:1. 首先先學會身體的放鬆:放鬆身體是拉梅茲生產法裡的重要關鍵,子宮收縮時,要放鬆身體取代習慣性不當的處理方式,減少對子宮的壓迫與體力的消耗,並可緩和減少緊張所帶來的懼怕與痛苦,同時腦子才能更清醒的用特殊的呼吸去反應收縮,倘若生產時子宮收縮無法放鬆肌肉,呼吸法將難以施展。 2. 經常有意義的練習:不能心不在焉,嘗試假裝你真實的收縮和用呼吸去控制收縮的練習。 3. 模擬失去節奏或呼吸法:在待產中常可能發生失去控制的情形,因此要練習與失控時嘗試再開始控制妳的呼吸與節奏。 4. 建立放鬆的情境體驗:可利用在所有(Braxton-Hicks Contraction)在懷孕末期不規則且短暫的子宮收縮時來練習呼吸法,或者任何不舒服如頭痛、碰、撞、挾、捏或其他受傷時,幫助體認真正子宮收縮時全身各部位放鬆的反應。 5. 訓練自己專注:訓練習慣於對先生所發口令做立即的反應,以及目光集中注意焦點牌,焦點的專注幫助你並提示你身體的放鬆和開始配合特殊呼吸,因妳的專注才能轉換除去本能子宮收縮不舒服,而引起全身的緊張與加重疼痛的機轉,還有練習時也要集中心力不受任何的干擾,如電話響、敲門聲,直到收縮結束。 6. 練習、練習、再練習:生產時子宮的收縮是很強烈的,拉梅茲生產法不是一般的行為模式,演練得越熟練越有把握更有信心,讓身體變成自動的反應子宮收縮的狀況,並可除去預期子宮收縮的疼痛心理。因此張保美建議每週至少夫妻一起練習二、三次,每次每種型態呼吸技巧練習三回。 生產是人生可喜的大事,現代人不該再讓生產的恐懼、害怕籠罩孕婦的身心,與留下難以抹滅的痛苦記憶;所以不如把憂慮化為行動,在產前多一分的準備和瞭解,生產即能少一分的疼痛,採用拉梅茲生產法是夫妻很好的選擇,共同參與才能一起享受迎接新生命的喜悅和美好的經驗。
拉梅茲是為了紀念一位法國婦產科醫師(Dr. Lamaze)而得名,拉梅茲生產法傳到臺灣有二十幾年了,漸漸廣為人知,但是很多孕婦並不清楚此生產方式要經過身心周全的準備與學習;也不知道該何時開始做,常有準媽媽臨盆在即才想上課,拉梅茲生產法很難速成的。■ 何謂拉梅茲生產法?臺安醫院婦產科 - 衛教專員張保美表示,拉梅茲生產法是符合自然的生產方式,但非自然就會的,必須經過一系列的課程學習與持續的練習為預備生產孩子,使每位準媽媽在情緒上、理智上、心理上以及生理上都有所準備,使母親對生產的進行有正面積極的態度。也使準媽媽知道待產與生產時的力學,也瞭解如何應用身體的功能,她事前心理上要準備反應挑戰的經驗,用特別的技巧把身體裝備並模仿生產的需要。拉梅茲基本上是以巴夫洛夫(pavlov)原理的情況反應為基礎,這個理論就是指大腦能被訓練去接受並分析一個給與的刺激和選擇去反應它,當時,俄國的心理學家稱為「心理預防法」,也就是懷孕的婦女被訓練積極的反應生產時子宮的收縮,教導母親視為積極的經驗,並被訓練用有效的呼吸和放鬆來反應她們的子宮收縮,即能使生產經歷最少的不適。■ 何時開始學習最恰當?拉梅茲法學習必須對生產有清楚的認知、瞭解外、身體的鍛練,神經肌肉的控制、幫助生產的放鬆法以及特殊的呼吸法等技巧,都需要產前充分的準備與演練,但太早可能沒耐心與學習動機意願;因此張保美建議在懷孕七、八個月時夫婦一起參與課程學習班,最為恰當,有意參加者要早些報名安排。當然夫妻一起學習瞭解有關生產課程之後,先生還必須擔任教練的角色,經過幾週持續的演練使夫妻兩人成為一組人,待產與分娩中才能達到協同的作用,共同為孩子的出生而努力;所以,曾有先生滿懷興奮與感觸的道出:「我太太生產我也生了一半。」這是多麼難能可貴的機會和經驗。■ 拉梅茲法的功效張保美表示,我們的父母、祖父母時代,當時生產往往是種恐懼、持久的經驗,在這重要的事上做父親的被拒絕在外;而現在準媽媽們能給自己描畫一張預期生產的圖,同時是期待先生與妳一起準備,學習技巧幫助對抗孩子出生的不舒服,和有信心為這個快樂的經驗,自始至終主動的參與和支持,將能有效的應用達到以下功效:1.驅散不必要的害怕,藉著對將發生的待產與生產有益進展的態度,瞭解有關的知識與情況。2.供給你可用的工具,將使你能夠有信心的預備孩子的出生。3.教導母親在待產與分娩中成為放鬆的狀況,妳能夠與自己的身體合作,用比較合宜的方式抵抗子宮收縮的壓迫與不適。4.適當的準備為妳用什麼去預期與如何去應付,所以妳能夠以控制和尊嚴的參與在生產的過程中。不用或省去鎮定劑等可能有害的效果,藉拉梅茲生產方式與技巧,使母親能參與生產而用極少量的止痛劑或麻醉藥。5.幫助夫妻能一起分享迎接新生命的喜悅,並可增進你們之間的關係。6.記得拉梅茲生產法永遠沒有失敗這回事,我們最主要的目的是健康的寶寶與安全的生產。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu