內視鏡黏膜下樲鰴N—早期消化道癌之內視鏡治療
【文章出處】
腸胃道疾病與介入性治療網 http://www.endoscopy.com.tw/
內視鏡黏膜下剝離術之發展乃是針對傳統內視鏡黏膜切除術無法整體切除(en-bloc)之較大病兆,提供完整之整體病兆切除,對於病兆侵犯程度提供更詳細之病理判斷,以期達到早期消化道癌免除傳統開刀治療。自1995年,Hosokawa及Yoshida兩位學者,利用經內視鏡十二指腸乳頭括約肌切開術所用之針刀(needle knife),前端加上一絕緣的小圓球,發展成IT-knife。其後日本Gotoda及Ono醫師首先用於大腸息肉之切除。現在,隨者新器械的發展及技術的普及,在日本,內視鏡黏膜下剝離術已經成為早期食道癌、胃癌、腸癌之標準治療。
何謂內視鏡黏膜下剝離術?
內視鏡黏膜下剝離術是在內視鏡的操作下,經由黏膜下層,將早期癌症病兆與其下正常之黏膜下層,逐步慢慢剝離開以達到整體病兆之完整切除(en-bloc resection)目的而稱之。其和傳統內視鏡黏膜切除術雖有著同樣的目的及類似的做法,但其優點為:對於較大之病兆(尤其是大於2公分) ,能提供完整之整體病兆切除,並且有較低之復發率。但缺點為:執行時間較長,初學者有較高之併發症比率(如出血、穿孔等)。
哪些病人適合做內視鏡黏膜下剝離術?
早期腸胃道(包含咽喉、食道、胃、十二指腸、大腸)癌症或癌前病變(包含黏膜異生、腺瘤),經證實為居限於黏膜層之腫瘤或是只有淺層(上1/3)之黏膜下層侵犯,同時沒有局部淋巴結或遠端轉移之可能者,乃為適應症。
哪些病人不適合做,內視鏡黏膜下剝離術?
病兆侵犯程度達到黏膜下深層(超過1/3)、可能有局部淋巴結轉移(如:大於3公分並合併有潰瘍之病兆、分化程度不良並合併潰瘍、分化程度不良並大於2公分)、凝血功能障礙而無法矯正、解剖位置不當等,均不建議施行,因為具有高併發症及復發之機率。
病患術前之準備
同內視鏡黏膜切除術。病患必須充分了解手術之適應症、執行過程、可能併發症並填寫同意書。術前一天空腹十二小時以上,檢查血液、生化及凝血功能,若有服用抗凝血劑(如阿斯匹靈等),必須停藥一周以上。
如何做內視鏡黏膜下剝離術?
因為施行時間較長,建議給於病患麻醉,常用demerol加midazolam甚至是propofol。施行時,病患左側臥,視需要置入over tube。切除的方法大致分為幾個步驟:
(第一)首先將病兆染色並訂出範圍後,利用針刀於病兆外0.5公分處做一環狀記號。
(第二)於環狀記號外約0.5公分處,注射大量之生理食鹽水或Glycerol (內加無菌之染色劑)於黏膜下層,使病兆周圍隆起並可見黏膜下些微之染色。
(第三)利用針刀及IT-knife等進行病兆周圍之環狀切開,使病兆與周圍正常組織分離。
(第四)於病兆下方注射生理食鹽水或Glycerol,使病兆本身隆起後,再利用IT-knife等逐步進行黏膜下剝離,將病兆與其下層之組織完整剝離開來。施行手術過程中需隨時注意出血之情形,並利用止血夾或電燒器進行止血。進行黏膜下剝離時,須注意不可剝離太深以免發生穿孔情形。病兆切除後,需切實進行止血及裸露血管之處理,以避免術後出血。若發生穿孔,輕者可以止血夾,將穿孔洞封閉,嚴重者須施行緊急手術。
術後應注意哪些事項?
一般而言,術後應禁食。隔日實行內視鏡檢查,以評估術後出血及傷口狀況。若傷口狀況良好,可開始喝水,再隔日可進食流體食物。若傷口有出血狀況,需執行內視鏡止血術並繼續禁食直到確定止血。術後使用制酸劑及黏膜保護劑直到傷口復原。若無併發症,術後隔日可下床輕度活動,術後約5-7日即可出院。
內視鏡黏膜下剝離術有哪些併發症?如何處理?
內視鏡黏膜下剝離術有兩大併發症:出血及穿孔。出血分為術中出血及術後延後出血。有出血情形,除須進行必要之輸血外,可進行內視鏡止血術,並使用制酸劑及黏膜保護劑。出血發生時,臨床表現常為解黑便或血便。若有穿孔的情形,常以疼痛表現,若有感染情形及持續之症狀,應立即外科手術處理。
若有殘留癌細胞或復發時該如何處理?
內視鏡黏膜下剝離術跟傳統內視鏡黏膜切除術比較,比較不會有有殘留癌細胞,同時也有較低之復發率。若真的發生有殘留或復發之情形,可以視情況再施行同樣術式,或傳統外科手術處理。對於不適合手術者,可以使用內視鏡氬氣電漿凝固術(APC)做輔助治療(adjuvant therapy)。
結語
內視鏡黏膜下剝離術,提供早期消化道癌之完整切除可能。與傳統手術比較,不僅恢復快,且沒有剖腹手術後傷口照護問題。唯初學者併發症比率稍高,需要一定經驗的累積,才能提供更好、更安全的處理。
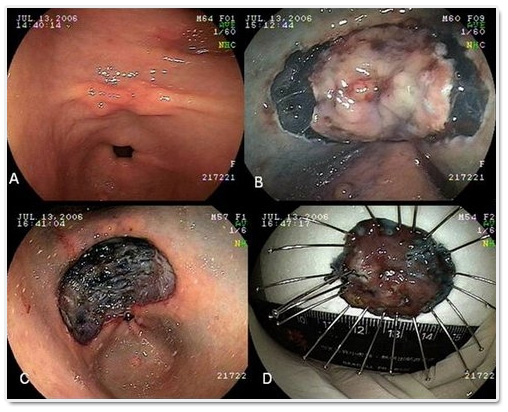
A: 位於胃竇之早期癌;B: 剝離中之病灶;C: 病灶剝離結束; D: 剝離 下之病灶
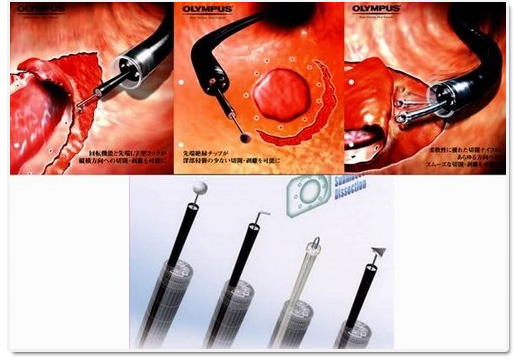
內視鏡黏膜下剝離術所使用之各種剝離用刀


