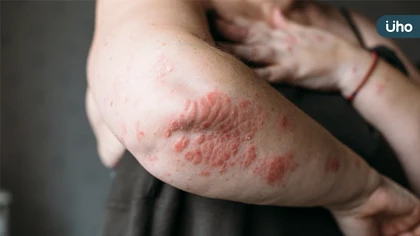
全身型膿疱性乾癬(GPP)是一種罕見的皮膚疾病,雖然名稱中有『乾癬』二字,但其實與一般乾癬是兩種疾病,兩者症狀差異相當大。患者發作時不僅身上會有大面積膿疱,不小心壓到更會滲出組織液,傷口也會疼痛異常,往往無法工作甚至連睡覺都在痛,反覆感染與治療也讓患者幾乎陷入憂鬱。 林口長庚醫院皮膚免疫科主任暨皮膚科教授鐘文宏醫師說明,全身型膿疱性乾癬症狀表現除了皮膚會長紅疹、膿疱之外,更會有明顯刺痛感,大量膿疱也常有破掉的組織液滲出,對生活帶來嚴重影響。台灣有100~200位全身型膿疱性乾癬病患,女性族群較多,甚至也有剛出生的嬰兒年紀小小就必須忍受全身膿疱的折磨。鐘文宏醫師說明,6~7成的全身型膿疱性乾癬是基因變異造成,除了平時就有皮膚症狀的困擾,若受到感染如感冒或特定藥物刺激到免疫系統更會誘發疾病發作,嚴重時不但會發燒、關節痠痛,如果白血球指數暴增甚至導致肺炎,還會有敗血症風險。 與IL-36基因變異有關,傳統治療效果不佳 鐘文宏醫師表示,以往全身型膿疱性乾癬的治療主要以類固醇或A酸、免疫抑制劑為主,但由於全身型膿疱性乾癬與基因變異(IL-36)較有關,傳統治療方式往往效果有限,病患常面臨反覆發作的困境,有些案例甚至使用類固醇後又更嚴重,而全身型膿疱性乾癬更有剛出生的小嬰兒個案,若是長年以傳統類固醇或者A酸治療,還可能有長不高的風險。 慶幸的是,現在全身型膿疱性乾癬已有新的生物製劑治療法,能夠對發炎狀態加以控制,鐘文宏醫師說明,從臨床實驗當中能看到病患透過新型生物製劑的治療效果相當好,有些個案可以半年到1年都不會復發。目前新型生物製劑已於7月1日納入健保給付,在診斷上也會先區別是乾癬還是全身型膿疱性乾癬,如果是局部病兆不嚴重會先以傳統方式治療,若有大面積區塊合併發燒情況,就會評估投以最新的生物製劑藥物。 新型IL-36生物製劑幾乎能完全清除病兆 助穩定控制回歸生活正軌 鐘文宏醫師門診就有一個40幾歲的女性老師是IL-36基因變異的個案,2、3年前發作時幾乎沒有辦法上課必須請假,膿疱多時組織液滲出到衣服幾乎無法出門,晚上也因為傷口疼痛無法好好睡覺,甚至因為大腿與臀部有大片面積的膿疱坐也無法坐,反覆治療3個多月都沒有消退相當痛苦;後來使用新型生物製劑治療,不僅膿疱傷口改善相當多幾乎可以完全清除,也很長一段沒有復發,現在控制良好。 鐘文宏醫師表示,全身型膿疱性乾癬不只是皮膚癢或外觀的問題,病患是會疼痛到幾乎是到憂鬱的狀態,有些病患甚至一出生就有,必須治療到8、9歲相當辛苦,他也期盼未來18歲以下也列入適應症,有機會使用新的生物製劑。鐘文宏醫師也強調,新的生物製劑治療不僅明顯改善病兆,且能有效降低復發率,有些人幾乎能完全消除病兆。全身膿疱性乾癬雖然是罕病,但其實沒有發作與常人無異,如果透過新藥能夠及早介入,對於回復正常生活與社會貢獻也有正面效益。
#免疫抑制劑
肺癌多年來穩居十大癌症死亡率之首,其中小細胞肺癌人數雖僅占約7%,卻因惡性度高、病程進展極快,僅不到一成患者能活過五年,其猛烈兇狠的特性,又被稱為肺癌中的惡霸。即便接受治療,又因癌細胞分裂快、容易產生抗藥性,患者通常高機率在半年至一年內就會復發,復發後平均存活期不到五個月,而小細胞肺癌數十年來苦無新的治療進展,在這樣惡劣的威脅下,患者多只能在生命的最後盡可能地減少疾病帶來的折磨,安寧等待生命的終點。而面對這場拚盡全力的「終局之戰」,免疫治療的出現終於為肺癌戰局帶來突破性的新希望。 衛生福利部中央健康保險署龐一鳴副署長表示,PD-L1免疫抑制劑合併化療的小細胞肺癌第一線治療納入健保給付後,不僅提升小細胞肺癌患者用藥可近性,且更符合國際治療指引建議優先使用藥品,讓台灣在小細胞肺癌治療上更與國際接軌。台灣肺癌學會與台灣臨床腫瘤醫學會也給予高度肯定,期盼小細胞肺癌PD-L1抑制劑健保給付後,能給予癌友更多的治療選項,希望能幫助病友延長整體存活期,並提升生活品質。 免疫併化療相較於單用化療可助癌友延長超過一年生命 高侵襲性、復發率高、預後差是小細胞肺癌的特性,發現時多數患者已進入擴散期,且病程進展迅速,容易轉移至淋巴腺或遠端器官,因此難以進行局部手術切除,主要多以化學治療、放射性治療等全身性治療為主。患者在經歷原有的第一線治療後,即便化療反應良好,隨之要面對疾病的高復發風險,進入擴散期的患者其治療難度更是大增,故數十年來治療無太大進展。台灣肺癌學會楊政達理事長分享:「小細胞肺癌是所有肺癌類型中,最為惡性,也讓醫療團隊感到相對棘手的,PD-L1免疫抑制劑合併化療用於第一線治療可說是一項重要的治療發展,增加這群患者的機會。」 根據美國NCCN小細胞肺癌治療指引,目前擴散期的小細胞肺癌患者以PD-L1免疫抑制劑合併化療為首選治療方案,透過PD-L1免疫抑制劑重新活化T細胞,強化自身的免疫功能進而控制癌細胞。楊政達理事長指出,在研究試驗中,PD-L1免疫抑制劑合併化療相較單獨進行化療,整體存活期可延長超過一年,對於小細胞肺癌患者而言是嶄新的新里程! PD-L1免疫抑制劑合併化療死亡風險降三成!遠離肺癌惡霸威脅 台灣臨床腫瘤醫學會賴俊良理事長說明,除了成功延長一年存活期,PD-L1免疫抑制劑合併化療更有助於小細胞肺癌降低三成死亡風險,而患者的五年存活率也超過一成來到12%。賴俊良理事長進一步分享:「免疫治療仍有皮疹、肝炎、甲狀腺問題等副作用,但可透過其他方式降低副作用對身體的影響。臨床上來看,多數的患者撐不到幾個月就會離開,因此這樣的治療成效是很令人振奮的,對於患者而言是明顯的進步。」同時指出,有好的治療方式當然希望有需求的患者都能夠有使用的機會,然而即便免疫療法能帶給患者更多生存機會,但逾百萬的醫療支出卻也造成患者的經濟重擔,不僅家屬要面對救與不救的困境,患者即便有新治療方式選擇,礙於經濟條件只能退卻。 賴俊良理事長表示,在各界的努力下,此免疫療法通過健保給付,納入擴散期小細胞肺癌第一線使用,無疑為肺癌治療歷程跨出新里程,完整強化小細胞肺癌的治療,造福更多患者,讓小細胞肺癌更有機會遠離惡霸威脅。 終能負擔更好的治療 讓癌友從等待安寧轉變創造美好新篇章 小細胞肺癌免疫抑制劑於去年12月納入健保給付,每年預計約有300位患者受惠,可大幅降低患者經濟負擔,延長患者存活期。楊政達理事長表示,PD-L1免疫抑制劑納健保是小細胞肺癌治療史上新的里程碑,現今在醫療的進步下,肺癌治療不斷有新的醫療技術出現,期望未來在各界的努力下,能讓小細胞肺癌的治療更躍進,幫助患者爭取更長的存活期與更好的生活品質。
隨著天氣逐漸轉涼,疾管署預估新冠疫情會在明年1月中下旬升溫達高峰,屆時每日將新增1萬8千例至2萬例。政府目前已開放6個月以上全體民眾免費施打最新變異株新冠疫苗,醫師也呼籲民眾應儘早接種疫苗獲得保護力。 中華民國基層醫療協會理事長林應然醫師表示,雖然診間目前尚未觀察到新冠肺炎的個案有顯著上升,但其實是因民眾警覺心逐漸放鬆,主動篩檢的意願下降,因此不少隱藏個案都被忽略,很多民眾對於確診輕忽,加上請假麻煩,乾脆不回報。 秋冬新冠病毒也可能有更厲害的變異 林應然醫師說明,現在的病毒株以XBB為主,它的特色是高傳染力,但因症狀像感冒,讓民眾降低警戒習以為常;但值得注意的是到秋冬不見得仍舊是這個狀況,新冠肺病毒可能朝向更厲害的變異方向也相當有可能。 根據疾管署統計,新冠肺炎單周的併發症通報是流感重症的6~10倍,高風險族群像是年長者、慢性病患者、共病者、使用免疫抑制劑者更要注意。林應然醫師說明,以往沒有疫苗時,病毒也比較厲害,讓一些確診年長者血氧變得相當低,不僅導致呼吸困難,也無法入睡,相當危險。雖然目前已經有抗病毒用藥可用,但施打疫苗仍舊是最好的預防方法。 頻繁出國者更應施打最新疫苗再出門 今年秋冬季節疾管署提供多種公費疫苗,林應然醫師建議高風險族群都要施打,如果需要頻繁出國者,不論是商務或者是以旅行為目的更建議要先施打新冠肺炎疫苗;由於新冠肺炎病毒變化大,在國外染疫的機率也高,萬一在國外身體不適,反而更難處理。 林應然醫師提醒,千萬不要以為確診後就不會再感染,即便當下有抗體但也無法持久,六個月後抗體就會慢慢下降,不少民眾甚至二次、三次確診。林應然醫師說明,有些疫苗是終生受用,但新冠病毒會一直變異,因此才要持續施打,他也建議若有新疫苗都應持續補充施打,才能確保有較完整的防護,也更能保護家中的長者或孩童。 新冠肺炎疫情在冬天都會較為嚴重,林應然醫師認為,除了施打疫苗,日常保健如維持運動習慣、睡眠充足也相當重要,另外戴口罩勤洗手的動作仍不能忽略,目前秋冬呼吸道疾病眾多,像是新冠肺炎、流感、呼吸道融合病毒等,如果身體有不適就要盡快看醫生,讓醫生對疾病做正確的判斷才能正確有效的治療。 (圖/中華民國基層醫療協會理事長 林應然醫師)
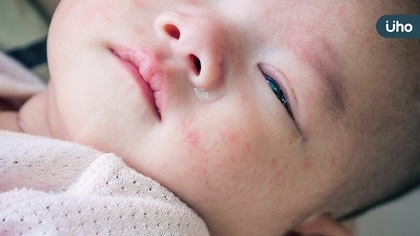
「異」起守護!罹患中重度異位性皮膚炎的小云(化名),臉部皮膚嚴重紅腫破皮,遭受同學與老師排擠,造成封閉性格;使用類固醇與免疫抑制劑的效果有限,長期更導致嚴重發胖、11歲體重超過60公斤、肝腎功能變差等副作用,忍痛完成照光療程仍與健保生物製劑無緣,讓心疼孩子的媽媽絕望不已,家人也因異膚而陷入爭吵之中。對此,兒科醫師呼籲政府多給異膚兒童多一些關懷,參考國際治療趨勢,別讓像小云一樣的中重度異膚孩童承受不必要的照光之苦,加速生物製劑健保給付,不但幫助孩子長期穩定控制疾病、快樂且健康地成長,也有助凝聚家人情感,一同對抗異膚。 台灣1/10兒童罹患異膚 皮疹持續2個月快就醫 台灣過敏氣喘暨臨床免疫醫學會呂克桓理事長,同時也是中山醫學大學董事,他表示台灣平均每10位兒童就有1人罹患異位性皮膚炎,中山附醫臨床研究更發現6-8歲兒童中的異膚盛行率逼近3成,這是一種會反覆發作、慢性發炎的皮膚疾病,以嚴重搔癢、乾燥、紅斑丘疹與苔癬化為主要症狀,當嬰幼兒皮疹症狀反覆發作且持續2個月以上,應盡快赴醫檢查,遵從醫囑根據疾病嚴重程度,持續做好基礎保養與規律治療。 安全性?有效性?嬰幼兒異膚治療難上加難 亞太過敏氣喘及臨床免疫學會理事長、中國醫藥大學兒童醫院院長王志堯表示,異位性皮膚炎嬰幼兒與兒童正值生理發育與人格發展的重要階段,治療不但要早,還要兼顧安全性與有效性。雖然類固醇與免疫抑制劑等傳統治療有助降低發炎,但效果相對有限且長期使用有副作用的疑慮,需謹慎評估。 呂克桓理事長補充,中重度異膚孩童長期使用類固醇容易有影響發育、皮膚變薄萎縮、胃口變大導致肥胖、水牛肩、月亮臉,甚至引發白內障、骨頭壞死、出血等副作用的隱憂;經常使用免疫抑制劑恐有肝腎功能損傷的風險,需定期監測;就連餵藥,寶寶也總是抗拒、全部吐光光,讓家長束手無策。而照光治療,因每週需2次到醫院照光、影響上學、皮膚容易敏感、長期安全性未知且可能出現皮膚癌化風險,國內治療指引不建議12歲以下兒童使用。 中重度異膚共病多 穩控疾病把握6歲前黃金時期 彰化基督教兒童醫院兒童過敏免疫風濕科蔡易晉主任表示,異位性皮膚炎通常從嬰兒時期開始發病,大部分患者會在3至5歲之後逐漸好轉,但也有一部分患者會隨年齡增長而越發嚴重,演變為中重度異膚。 假如青春期仍控制不佳,不但病友本身長期飽受嚴重搔癢之苦,社交關係與生活品質大打折扣,容易步入「異膚—食物過敏—氣喘—過敏性鼻竇炎」的過敏進行曲,併發睡眠障礙、憂鬱、自體免疫疾病、糖尿病與心血管疾病等共病的風險升高,家人的睡眠品質、日常工作與經濟負擔也會跟著打折扣。因此蔡易晉主任強調,治療應把握6歲上小學前的黃金治療時機。 孩子發育不能等!醫界籲生物製劑加速給付中重度異膚兒童 如何突破治療瓶頸,幫助中重度異膚兒童長期安全穩控疾病呢?王志堯理事長表示,隨著醫療進步,目前已有多種標靶藥物,如:生物製劑及口服標靶小分子藥物,突破中重度異膚嬰幼兒的治療瓶頸,精準鎖定引發乾癢與發炎的細胞激素,安全性高,且搔癢與發炎症狀改善顯著。前述異膚兒童「小云」就是在自費生物製劑的幫助下找回健康光滑的皮膚,不但重拾信心與笑容,家人關係變得更緊密,姐姐也不再討厭妹妹,學會體諒,甚至選讀醫學系,專攻過敏免疫相關疾病。 小孩子的未來發育不能等!立法院社會福利及衛生環境委員會莊競程委員特別出席今(29)日活動,表達對於孩童異位性皮膚炎的關切。台灣過敏氣喘暨臨床免疫醫學會與醫師也同聲感謝政府,看到中重度異膚病友的苦與痛,生物製劑及口服標靶小分子藥物健保對象已逐步從成人放寬至12歲以上青少年,同時希望政府能再給兒童族群多一點關注,以醫學證據與國際治療趨勢為主要依據,別讓孩子承受不必要的照光之苦,重視傳統用藥的副作用風險,加速生物製劑健保給付的時程,幫助中重度異膚孩童早日穩控異膚,擁有快樂童年、健康的人格與身體。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu