(優活健康網記者馮逸華/採訪報導)53歲林先生於8年前確診為晚期胃腸道基質瘤,在胃及肝臟皆發現有轉移癌細胞,經過外科手術切除及3線標靶藥物治療,仍發現腫瘤持續增大。經醫師評估採新型標靶藥物治療控制,不僅肝臟跟胃的腫瘤明顯縮小,腹膜的腫瘤甚至完全消失,治療期間也無太大副作用,讓林先生得以正常工作,維持原有的生活品質。林口長庚醫院一般外科主任葉俊男表示,胃腸道基質瘤(GIST)可能發生在胃腸道任何部位、且無明顯症狀,透過一般癌症篩檢或內視鏡不易察覺;多數病患確診往往已是癌症晚期、且併發轉移,隨著腫瘤長大產生阻塞,容易引發部位出血及食慾下降,若伴隨著吐血、解黑便及疼痛等症狀,此時要治癒已相當困難,只能透過標靶藥物控制延命。胃腸道基質瘤好發於中年,晚期治療以延長存活期為目標胃腸道基質瘤若在早期發現初期治療只需手術切除,再透過病理報告來評估患者復發的風險,大部分都可以痊癒,倘若到了後期發生轉移,就必須藉由標靶藥物治療。葉俊男指出,面對晚期胃腸道基質瘤,僅能透過標靶藥物以「延長存活期」為主要目標。台北榮總腫瘤醫學部醫師顏厥全表示,胃腸道基質瘤平均好發於50~60歲,一開始是在胃腸道中長出常見的肉瘤,最常發生於胃、大小腸,亦有少數發生在食道和直腸;其中約有70%屬於KIT基因突變,另有5~7%是PDGFRα基因突變。雖然目前臨床上真正的突變致病原因仍然不明,但透過標靶藥物穩定控制,一般仍可正常工作、生活,可再存活約5~8年。顏厥全進一步解釋,一般人體細胞中有2道類似「開關」的構造,用來調節激酶磷酸化的過程。KIT及PDGFRα會激活細胞內的酪氨酸激酶(tyrosine kinase),與ATP結合產生磷酸化以傳遞訊號,誘使「第1道開關」打開。在癌細胞惡性進展過程中,訊號會異常活躍以持續增殖,使病況惡化。睽違10年有新藥!副作用小、用藥更安全在臨床治療上,過去標靶藥物的機轉是直接阻斷「第2道開關」的開啟路徑,使ATP無法進入;但若因此產生抗藥性,腫瘤仍可能持續增大惡化,使「第2道開關」直接打開,以致於ATP能輕鬆進入細胞與酪氨酸激酶結合,癌細胞恐再轉移。然而睽違近10年,台灣引進最新型第4線標靶藥物,已證實有助於將被打開的「第2道開關」關閉,成功阻斷激酶活化的最後防線,防止癌細胞擴散。根據第3期臨床試驗數據顯示,使用第4線標靶藥物,其無惡化存活期較對照組多出5.3個月,平均整體存活期更延長近11.9個月,且副作用更小。臨床試驗中,部分病人在腫瘤惡化後將藥量加倍,其無惡化存活期又可再延長近3.7個月,且副作用與正常劑量無差異。葉俊男補充:「由於胃腸道基質瘤沒有預防方式,且追蹤較為困難,過往若第3線標靶藥物無效,病患只能盲目嘗試用藥。」雖非每位病友都有機會接續到第4線治療,但隨著新型藥物及治療方式問世,新藥也能對提供病友強力的抗戰後援有顯著貢獻。
#胃
(優活健康網記者張桂榕/綜合報導)夏天氣溫高,許多人會選擇吃冰消暑。臺中慈濟醫院中醫師王嘉涵提醒,中醫陰陽平衡理論,人體陽氣從夏至開始逐漸衰退,寒性體質的人吃冰和寒涼食物,會因為陰陽失衡影響五臟六腑運行,可能產生腸胃不適、腹瀉症狀,小心滿足了口腹之欲,卻可能對身體造成不好的影響,尤其是免疫力低下的人最好能克制衝動。胃的溫度約在36度,冰冷食物吃下肚會降低胃部溫度,阻礙酵素分解,影響食物的消化和吸收,還會造成血管收縮,影響氣血循環。在這時候若又吃進大量的冰冷食物,可能使胃通向十二指腸的胃幽門關閉,導致這些冰冷液體,留滯在胃裡面,引起胃脹、胃悶。寒性或熱性體質可從身體表現判斷「熱性體質」的人常會有大汗、口乾舌燥、便秘等表現。冰品最好少加煉乳或果醬等甜膩食物,因為熱性體質的人易生痰濕,使身體水分黏稠,排便或流汗更黏膩。溫熱水果類如荔枝、芒果等,糖分及熱量都很高,吃多易上火,加重口破、流鼻血、便秘,熱性體質的人不要多吃。「寒性體質」者則常見四肢冰冷、胃口差、夜尿多。建議選擇融化較慢的冰品,如雪糕、聖代等慢慢吃,且應選在陽氣旺盛的白天食用,尤其吃冰最佳時機是正午到下午三點,最好是飯後一小時再吃,避免冷熱食物交錯刺激腸胃;也不建議空腹食用,以免影響脾胃消化。同時要細心品嘗慢慢吃,讓身體適應。冰品要吃對時間、慢慢吃不管寒性或熱性體質,消暑食品都要適量食用,切忌空腹吃,最好是飯後一小時再吃,避免腸胃冷熱交錯而不適。罹患有氣喘、高血壓、體弱的老人、兒童,或月經期的婦女,吃冰品前應三思。
(優活健康網編輯部/綜合整理)香藥草自然療癒講求四季的調和,各季節重視的調養重點分別如下:春季──肝臟;夏季──心臟及大小腸;秋季──肺部、呼吸道與胃;冬季──腎臟及內分泌等。各季分別有代表植物,例如春天是蒲公英(Dandelion);夏天是玫瑰果(Rose hips)、草莓;秋天是香蜂草(Lemon Balm);冬天是蕁麻葉(Nettle)。四季自然療育‧ 春天/傳統上,經過寒冬,因為攝取較多重口味料理(像冬天吃火鍋及麻辣鍋)且高鹽、高脂肪等食物,所以到了春天時,提不起活力,精神倦怠,西方香藥草中有些香草屬於調補類(Tonics),能夠有益滋養器官及促進內臟的健康活絡。因此,春天最重視排毒養生,所有植物嫩葉抽出新芽,可以將這些嫩葉直接入菜,用蒸煮、汆燙或直接加入沙拉中,例如蒜苗、蒲公英葉、紫羅蘭葉及花(violet)、車前草(plantain)。尤其是蒲公英及牛蒡根部更是天然安全的排毒聖品,兩者可以混合使用當做茶飲,也可以分開單獨使用,也可以與高粱酒混合製作成香草精萃,可以終年使用。這兩樣植物是全世界各地香藥草專家極度推薦的!台灣牛蒡取得容易,可以好好利用,而蒲公英葉在中藥店可購得,蒲公英根可從網路購買進口有機安全的原料。‧ 夏天/夏天可以摘取新鮮無農藥的草莓葉製作草莓葉花草精,裡面含有物質能夠有助冬天時血液循環,讓手足不發冷;或製作前述的玫瑰果醬。‧ 秋天/秋天時,可製作香蜂草蜂蜜保養呼吸道,迎接秋、冬季節變化。‧ 冬天/步入冬天,不如來杯營養豐富的蕁麻葉茶,活絡冬天僵硬的關節及四肢,冬天常喝火鍋,高鈉的湯頭易使水分滯留體內,蕁麻葉茶能夠消除水腫及預防痛風。(本文摘自/天然排毒養生術:香草療癒魔法書/天下雜誌出版)
(優活健康網記者徐平/綜合報導)一位60多歲女子,長期有高血壓和糖尿病,也患有膽囊結石,平常斷斷續續有噁心嘔吐、上腹痛等膽囊結石典型症狀,近日因連續幾天上腹嚴重疼痛及頻繁嘔吐,甚至吐到全身無力才就醫。4公分膽囊掉出膽囊 胃完全阻塞胃鏡檢查顯示十二指腸處有一巨大結石,安排電腦斷層進一步檢查,發現有1顆約4公分的膽囊結石掉出膽囊,導致胃完全性阻塞,確診為膽囊結石的罕見併發症「布佛雷氏症候群(Bouveret's Syndrome)」,醫師安排手術取出十二指腸內的結石,個案術後復原良好,可正常進食,1週後康復返家。新竹馬偕紀念醫院一般外科葉孟青、張政傑醫師表示,由於個案長期患有膽囊結石,當結石脫落,並由膽腸間不正常的連通瘻管掉至小腸,嵌頓於十二指腸內,就造成胃部完全阻塞,醫學上稱為「布佛雷氏症候群(Bouveret's Syndrome)」,是膽囊結石的罕見併發之一。「布佛雷氏症候群」 僅1~3%發生率若沒有及時接受手術治療,可能產生膽囊炎、膽管炎、阻塞性黃疸、腸阻塞,甚至引起敗血症等併發症,膽囊結石病患中,僅1%患者臨床會呈現腸阻塞症狀,這是因為膽囊結石長期刺激造成慢性膽囊炎,時間一久結石磨穿發炎的膽囊壁,形成與小腸間的瘻管,結石因此掉入小腸造成阻塞。葉孟青醫師表示,阻塞處一般以小腸末端的迴腸最常見,因為迴腸是小腸最狹窄的地方,約佔60~70%,像個案阻塞在十二指腸處,造成胃出口阻塞的「布佛雷氏症候群」最罕見,僅1~3%左右。右上腹疼痛、餐後腹痛、嘔吐等症狀葉孟青醫師指出,國內每年有數萬人被診斷出有膽囊結石,多數患者沒有明顯症狀,很多都是健檢意外發現,不過約有20~30%的膽囊結石患者會伴隨如右上腹疼痛、餐後腹痛、嘔吐、噁心、右肩疼痛等症狀,一旦症狀頻繁或持續出現,例如劇痛、嘔吐超過6個小時,一定要立即就醫。
(優活健康網記者徐平/綜合報導)胃,還好嗎?近期在國際期刊研究中發現有睡眠問題的人,胃部問題比率也相對高,顯示出睡眠問題確實涉及胃部毛病,提醒國人勿輕忽睡眠不正常造成壞菌增生的嚴重性,從調整睡眠習慣起步,平時維持規律飲食並選擇保胃功效的優酪乳,,預防不正常生活作息所產生的胃部隱憂。熬夜晚睡 破壞菌相平衡造成負擔針對全台1035位上班族所做的「不正常作息與胃部問題影響調查」中,近5成反應有胃部不適問題,開業家庭醫學科醫師王健宇解釋,人在熬夜及晚睡等睡眠作息不正常的情況下,壞菌會異常地增生,破壞菌相平衡,造成胃部負擔,長期下來恐引發胃部不適,因睡眠導致胃警報的「睡眠3壞息」問題,包括:1) 熬夜晚睡/午夜12點以後入睡的上班族,53%表示有胃部問題,比例大幅高於12點前入睡的上班族,顯示出熬夜及晚睡對胃部問題所造成的負面影響。2) 亂睡失眠/入睡時間不固定者,56.1%表示有胃部問題,而經常有失眠情形者,有胃部問題更高達61.7%,不固定時間睡及失眠增加了胃部負擔,使壞菌滋生並累積於腸胃系統,造成極大負擔。3) 加班缺眠/加班超過3小時的受訪者中,有58.4%表示有胃部問題,一天工作超過8小時者,也有超過5成反應胃部有不適情形,馬不停蹄工作讓胃部跟著加班,胃部問題就會接踵而來。縮短睡眠時數、吃消夜 破壞胃部健康王健宇醫師補充說明,當縮短睡眠時數,胃部就會不停運作,因此深夜也較容易有吃宵夜,刺激消化道,滋生的壞菌會破壞胃部健康,產生不適感,精神不佳的上班族中,約55%自述有胃部問題,顯示出作息不正常與胃部不適相互影響,胃部保健就該從平時做起,透過好菌的補充,可以減少不適問題發生。
(優活健康網記者張瓊之/採訪報導)器官捐贈在台灣已推廣多年,但實際簽署器官捐贈同意卡的民眾僅有2%,因此,中華民國器官捐贈協會為了解民眾對於器官捐贈的認知,特地進行調查,結果發現,只有4成民眾願意在辭世後,將器官捐贈出來,但其中只有半數網友有簽署器官捐贈同意卡;6成不願將器官捐贈出的民眾中,死無全屍及摘除器官會痛為考量因素。胃、手腳為民眾容易誤認可捐贈的器官在調查中也發現,有近7成民眾自認了解器捐,但卻有不少人將胃、手腳、鼻子、子宮、乳房、腦等認為是可以捐贈的器官,對此,中華民國器官捐贈協會龍藉泉理事長表示,雖然上述器官不在捐贈範圍內,但像胃其實對於需要換整個消化系統的民眾來說,也是可以做更換的,只是它無法單獨捐贈,至於其他器官,對於人體而言只有美觀功能,就算少了它們也能生存,因此,就沒有捐贈的必要。簽署捐贈卡前應先與家人溝通取得同意最後,協會表示每天接觸社會大眾與器捐家屬中發現,即使健保IC卡加註器捐已具有法律效力,但現有的民情及多半家屬因情感的連結,不忍心死者過世後還遭受痛楚、或無法留全屍而反對、甚至阻止器官捐贈,往往在尊重家屬的立場下,無法尊重過世的親人,所以,呼籲民眾在簽卡之前,要先與家人溝通、得到同意後,才不會發生無法遺愛人間的憾事。
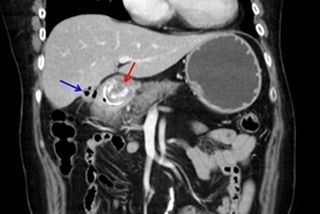
(優活健康網記者談雍雍/綜合報導)誤食魚刺是多數民眾常有的經驗,但如果沒有即時做適當的處置,後果非同小可。一位56歲男性病患因為發燒及上腹疼痛3天急診,經檢查赫然發現,有1根長約2公分魚刺穿破胃底部,直直的插在胰臟上,刺傷胰臟並形成了胰臟膿瘍。南投醫院外科李博彰醫師表示,進一步詢問病患,他回想約腹痛開始兩天前他曾經吃吳郭魚並且和著飯一起吞下,應該是當時不慎將魚刺一起吃下肚。喝醋、吞飯都是錯!李博彰醫師指出,不小心誤食魚刺,雞骨頭或其他尖銳物時,正確的急救法是停止進食、輕咳,若依然無法咳出異物,就應立即就醫,切勿相信坊間流傳的錯誤方法例如喝醋、吞飯或饅頭等。小魚刺穿腸 恐引發腹膜炎因為喝醋可能會造成傷口更不適,而且並不能軟化魚剌;吞飯、吞饅頭,這是最不好的方法,因為吞乾硬的飯或饅頭,可能會將哽住的魚刺推入咽喉或食道肌肉層,魚刺呈垂直狀地深入插在黏膜上,如果處理不當可能會造成更嚴重的後果,例如食道穿孔,頸部膿瘍,縱膈腔膿瘍,腸胃道穿孔,及腹膜炎等。因此,李博彰醫師也提醒,若不小心誤食魚刺或異物,應當儘快就醫,千萬不要以為魚刺哽喉是小事,輕率忽略常會釀禍。
(優活健康網記者談雍雍/綜合報導)38歲的吳先生幾乎三餐不離海鮮,某日傍晚突然發生急性腹部疼痛,檢查發現胃部有約4公分之鈣化尖銳物貫穿胃部,因而診斷出病人乃因誤食魚刺導致胃穿孔引發腹膜炎,隨即由進行緊急腹腔鏡手術,順利將魚刺移除,並修補胃穿孔。當心刺穿血管 及時開刀保命衛生福利部台南醫院外科許凱熙醫師指出,詢問病史得知病人喜好魚類海鮮的飲食習慣,因而診斷出病人,是因誤食魚刺導致胃穿孔引發腹膜炎,由於魚刺尖銳且長達4公分,若非儘早診斷加上及時手術處置,恐有穿刺其他重要器官甚至大血管而致命之虞。許凱熙醫師也表示,因誤食異物而必須緊急手術之狀況,最典型的便是像吳先生不慎吞入大型尖銳物所造成之臟器穿孔,所幸因及時早期診斷,得以進行傷口小復原快的腹腔鏡手術,才能早日康復。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu