白內障是常見的視力退化眼疾,用作治療的「人工水晶體置換術」是眼科最常見手術,不須住院即可施行。然而成功率雖高,有時卻因患者在手術後感覺「視力改善程度不如預期」而衍生爭議。
#人工水晶體
(優活健康網新聞部/綜合報導)近年來人們使用3C產品頻繁,增加用眼時間,加速眼睛水晶體老化,使白內障患者有年輕化趨勢。以往繞射型的人工水晶體,可讓患者看遠、中、功能性近距離都清楚,但夜間容易受到光學干擾,產生光暈、眩光等問題;近來有一款新型人工水晶體問世,採非繞射型延伸焦距,大幅改善過去光暈、眩光等副作用,夜間開車可以看得更清楚。揮別厚重眼鏡 資深時尚媒體人袁青迎新視界大學眼科總院長林丕容表示,該款新型人工水晶體突破以往設計,但植入手術上跟過去是一樣的,與患者術前衛教時,也不用像使用傳統繞射型延伸焦距人工水晶體,需解釋術後用眼習慣會改變等,說明起來更為單純,縮短了許多衛教時間。而且除了神經病變、黃斑部病變患者外,絕大多數患者可使用,甚至適用於做過近視雷射、近視角膜屈光手術者,一名眼部曾數次開刀矯正的患者,因併發白內障選擇該款水晶體置換手術,重新享有遠、中、功能性近距離視力,讓他又驚又喜。資深時尚媒體人袁青最初發覺視力常模糊不清,而且惡化非常快,就醫檢查,確診為白內障。因白內障導致視力下降,原本可以欣賞美的雙眼,頓時視線模糊不清,對於袁青的人生來說無疑是一大打擊,所幸有新型人工水晶體問世,在國小同學也是奧斯卡眼科中心院長張正忠建議下,他接受人工水晶體置換手術,術後袁青在恢復適應上無太多不習慣的地方,眼鏡也不再是生活中的必需品,而是單純的時尚單品。採非繞射型設計 適合用眼需求高的族群張正忠表示,新型人工水晶體跟過去傳統繞射型延伸焦距人工水晶體不同,是最接近人類眼睛原本看物體的方式,對於像袁青這樣用眼需求高的族群,會是最為適合的選擇。無疑是為長期受眼睛疾病所苦的民眾注入一劑強心針,期待未來可幫助更多人們擺脫眼鏡的束縛,重獲視覺自由。
(優活健康網新聞部/綜合報導)痛風發作時,連風吹到都會痛到不行!有人吃藥降尿酸,結果關節反而更痛!可能是因為血尿酸濃度急速變化時,引發急性痛風關節炎。食品藥物管理署邀請臺北醫學大學風濕免疫科林子閔醫師教大家痛風該怎麼辦。痛風除疼痛難耐 可能出現心臟病、動脈硬化等併發症痛風主要是尿酸鈉鹽沉積在關節腔內,造成關節腫脹和變形,好發於下肢關節,常見部位是腳大拇指的第一個關節,足背、踝、膝、腕、肘、手指間等關節也可能會發生。當痛風發作時,關節處局部會發生紅腫熱痛的現象,常合併關節活動範圍受限,無法走路、無法穿鞋,除了反覆疼痛難耐外,可能出現腎臟病、心臟病、動脈硬化,高血壓、腦中風和腎結石等併發症。根據統計,我國的痛風盛行率約為6.24%,男女比例約為3:1,以往易發於中老年男性,但近年來40歲以下的年輕患者越來越多,主要是和飲食西化、營養過剩使得肥胖人口增加有關,而許多年輕患者都有家族史,值得關注。血尿酸濃度急速升降 恐引發急性痛風關節炎食藥署提醒,許多患者誤以為痛風發作時,只要吃藥控制就好了,卻忽略平常血液尿酸值的控制。對此,林子閔醫師說明,在急性期痛風發作時,主要使用的三種消炎止痛藥物包括:非類固醇消炎止痛藥、秋水仙素、類固醇,醫師會視患者是否合併其他內、外科疾病而定。在降尿酸藥物方面,當急性期時,若原來沒有使用的患者,就不要服用,如果本來就已使用,則可繼續用藥,且不宜增減劑量;以防血尿酸濃度急速變化升降時,可能引發急性痛風關節炎。食藥署叮嚀,痛風雖然不能根治,但在不發作間歇期,選擇合適的降尿酸藥物,即可控制血液尿酸值。目前我國常用的降尿酸藥物有Allopurinol、Febuxostat、Benzbromarone,醫師會視患者狀況開立處方。林子閔醫師指出,曾痛風發作而無痛風石的患者,建議血液尿酸值控制應小於6mg/dL;有痛風石的患者,建議血液尿酸值控制在5mg/dL以下。此外,痛風患者要盡量避免酒、肉湯(如雞湯、排骨湯、牛肉麵的湯、火鍋肉湯)等食物,至於有殼的海鮮(如蝦、蟹、蚌殼、牡蠣、扇貝)、內臟類食物、豆類、香菇等食物,建議適量攝取即可。
(優活健康網新聞部/綜合報導)白內障不是銀髮族的疾病!現代人3C產品不離身,長時間看電視、電腦、手機螢幕,導致白內障的罹病年齡下降。食藥署表示,白內障的主要成因是眼球水晶體因紫外線、藍光及老化等因素,而出現混濁、變白;進而引起視線模糊、顏色對比差(色調改變)、眼前出現黑點等不適症狀,嚴重時還可能會導致失明。考量自身需求 昂貴不代表最好目前白內障的手術方式,大多採用超音波晶體乳化術合併人工水晶體植入術,成功率很高。人工水晶體主要是利用合成塑脂(PMMA)、矽質(Silicone)或壓克力(Acrylic)等材質,合成具有屈光特性的人工水晶體,其種類及功能性大致可分為4大類,包括1.球面/非球面;2.散光矯正;3.單焦點/多焦點;4.多焦點加散光矯正,依選擇人工水晶體種類不同,能同時矯正散光、老花或近視問題,並提升影像品質。如何選擇適合自己的人工水晶體呢?應考量自身的需求、職業和個性等,例如:對於視覺品質(清晰度/對比度)或物品遠近等不同的需求,昂貴的人工水晶體不一定就是最好的選擇,在接受人工水晶體置換術前,務必與眼科醫師充分溝通,並了解各種水晶體的的優缺點,遵守醫院提供的手術前、後注意事項,才是確保術後擁有良好的視力、提升生活品質的關鍵。眼睛避免被陽光直射 勿長時間使用3C眼睛是靈魂之窗,為避免提早罹患白內障,除了要避免眼睛被陽光直接照射外,使用3C商品時,應維持用眼30分鐘休息10分鐘的好習慣,並不宜距離電腦、手機螢幕太近,才能降低眼睛的負擔。醫療器材相關資訊可至食藥署網站的許可證資料庫,查詢產品的相關資訊,食藥署網站首頁http://www.fda.gov.tw>醫療器材>資訊查詢>醫療器材許可證資料庫>西藥、醫療器材、含藥化粧品許可證查詢作業。如有發現不良品或使用時發生不良反應,請至藥物食品化粧品上市後品質管理系統(http://qms.fda.gov.tw)通報,或撥打不良反應通報專線:02-23960100。
(優活健康網新聞部/綜合報導)白內障患者最常見的疑問之一就是「如何挑選適合的人工水晶體?」面對不同功能、不同廠牌,你是不是也被搞得一頭霧水、出現選擇障礙?就讓專家報你知,挑選人工水晶體的5撇步,讓你恢復視力,重拾睛采人生。1.製造過程與材質,是否經長期驗證?選擇精密車削製造,材質經臨床長期驗證的品牌,人工水晶體才不易變質鈣化或產生香檳液泡,使用更長久。2.是否能降低二次白內障發生率?完整連續的環繞方邊可有效阻擋水晶體上皮細胞增生,可降低二次白內障比率或延緩發生時間,減少二次手術的可能,術後有保障。3.能否提供夜視安全性?瞳孔放大時球面像差會影響視力清晰度,因此選擇可矯正越多球面像差的非球面人工水晶體就越重要,在夜晚或暗光下才能保持視力清晰度,降低意外發生,保障行動安全。4.成像是否清晰?挑選低折射、低色散,雙低的晶體材質,才能減少色像差,提升對比敏感度,讓色彩不失真,成像更清晰。5.是否能保護眼睛?美國眼科醫學會指出,真正傷害視網膜、黃斑部的是紫外線,而非藍光。保留藍光除了提升夜間視力清晰度,還能避免打亂生理時鐘,影響睡眠品質及心情,身心更健康。(文章授權提供/照護線上)
(優活健康網記者林奐妤/綜合報導)45歲的男性阿輝是一名送貨司機,近半年來右眼無法對焦,尤其是大太陽下或晚上開夜車時,數次差點發生擦撞甚至車禍,嚴重造成工作與生活困擾。阿輝過去並沒有眼睛方面的毛病或家族史,但到眼科檢查右眼矯正視力僅0.3,左眼還可到0.8;散瞳檢查發現右眼水晶體中央正後方明顯混濁,診斷為「右眼白內障」。與阿輝詳細溝通後,替這位不到55歲的患者向健保署申請健保手術資格。阿輝手術後隔天開始覺得看東西明顯變亮許多,1周後回門診檢查視力已恢復到0.9,如果再配戴散光矯正眼鏡,甚至還能達到1.0視力。白內障過度成熟才治療 恐怕已經接近失明烏日林新醫院眼科主任薛維禎提醒,現在的白內障手術已相當安全,當白內障的症狀開始影響到日常生活,建議要進行手術。倘若等到白內障過度成熟才治療,恐怕已經接近失明。目前治療白內障以微切口超音波晶體乳化術合併人工水晶體置換術為主流,優點在於手術傷口小、安全性高。有賴顯微工具和自動控制技術的進步,現今白內障手術幾乎都可以採微創手術搭配精密超音波設備,在眼表面經由極微小傷口,將混濁水晶體溶解吸出後,再將計算好度數的人工水晶體放入水晶體原本的位置。眼科醫師也會在術前進行詳細精密評估,不只能提升手術精準度,也能讓預後狀況更理想,讓患者擁有更好的視力品質。大多數病患在術後隔天到1個月內都能恢復不錯的視力,若不想在手術後配戴眼鏡,還有散光矯正、多焦點或抗藍光的自費水晶體可供選擇。一分鐘自我檢測:白內障6大症狀1) 視力明顯減退,看近、看遠都覺得模糊不清。2) 影像重疊,看東西開始出現有疊層、殘影。3) 有時會覺得老花眼突然有所改善。4) 發生眩光現象,在夜晚看燈光時會出現彩虹圈。5) 畏懼光線,晚上的路燈或車燈,變得非常刺眼。6) 視野色調改變,看東西顏色偏黃褐色。薛維禎主任提醒,如果您有一項或以上列舉的症狀特徵,建議盡快至眼科門診,由眼科醫師利用專業儀器為您檢查,獲得正確的診斷以及妥善的治療,早日恢復視力功能。
(優活健康網新聞部/綜合報導)75歲的徐伯伯在10年前出現老花眼,最近眼睛常看不清楚,點了眼藥水也沒改善,就醫後才發現雙眼罹患白內障,醫師建議施以手術治療,置換人工水晶體。嚴重白內障以置換人工水晶體為主食品藥物管理署表示,白內障是指人體眼球內的水晶體發生混濁現象,導致光線無法穿透水晶體,影像無法聚焦於視網膜,於是患者視力下降。除了少數人是先天性或外傷所造成外,主要原因大多是後天性的老年性白內障。嚴重白內障的治療,主要以手術方式置換人工水晶體為主。人工水晶體適應症主要為「用於晶體摘除術或超音波晶體乳化術後取代摘除晶體以矯正視力」,多用於無晶體,如白內障的患者。在臨床上運用已有數十年的歷史,作用原理為依照人體眼球內水晶體的屈光特性,利用合成塑脂、矽質或壓克力等材質,合成具有屈光特性的人工水晶體,用以取代原有水晶體的屈光聚焦功能,幫助影像投射聚焦於視網膜,恢復患者視力。白內障手術 超音波晶體乳化術最為廣泛使用目前白內障最廣泛使用的手術方式為「超音波晶體乳化術」配合植入可摺疊式人工水晶體,只需一個小切口,將超音波探針伸入眼內,利用超音波探頭的震動機械能將白內障晶體乳化成碎片,將其吸除乾淨,再植入人工水晶體來取代原有的水晶體。優點為手術時間短,大多使用局部麻醉,術後多數不需住院,可降低病人的不適感。術後傷口因切口極小,多可快速癒合並且迅速恢復視力;但也具有危險性及副作用,如角膜內皮細胞受損、眼內炎、視網膜剝離等,其中較常見的仍屬二次白內障和人工水晶體偏位。醫材是否合格可上食藥署網站查詢人工水晶體的設計日趨進步,由「傳統硬式球面鏡片」,發展至目前最新的「可折疊式多焦點非球面人工水晶體」,使術後癒合時間降低並提升視覺品質。食藥署提醒,雖然產品選擇性增加,但各種產品有其不同的優缺點及適用性,在接受人工水晶體置換術前務必與眼科醫師充分溝通,依照您的病情、職業、生活習慣等,選擇適合的人工水晶體,並遵守醫院提供的手術前、後注意事項,若在術後感到眼睛不適或其他眼部問題,需立刻洽請眼科醫師診斷。目前已取得上市許可證的人工水晶體,皆經食藥署審查其生物相容性、滅菌確效以及功能性(如屈光度數、光線穿透率、成像品質等),確保安全及效能無虞。有關醫療器材相關資訊,除可向醫師詢問外,亦可至食藥署網站的許可證資料庫查詢產品相關資訊。如有發現不良品或使用時/後發生不良反應,請至藥物食品化粧品上市後品質管理系統(http://qms.fda.gov.tw)通報,或撥打不良反應通報專線:02-23960100進行通報。(資料來源:藥物食品安全週報第676期資料)
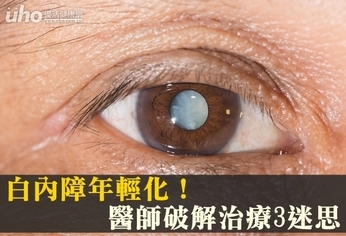
(優活健康網記者林奐妤/綜合報導)別再說白內障是老人病!根據衛生福利部統計,近十年來40歲至50歲白內障就診人數成長增5成,青壯年民眾要當心。民眾在治療常有三大迷思,害怕手術、聽別人的經驗選人工水晶體、要對醫院設備精挑細選,反而拖延白內障的治療,恐導致失明。視力模糊、怕光、複視、近視度數遽增 都可能是白內障徵兆現代人的生活已脫離不了3C產品,但對於眼睛負擔大幅增加,眼疾也更容易上身!眼科醫師王馨慧表示,水晶體原本是透明,但吸收3C產品散發出的熱能,長期下來水晶體會逐漸變混濁甚至全白、形成白內障。如果視力模糊、怕光、複視、近視度數突然遽增,都可能是白內障徵兆;若原本已有老花,突然覺得老花狀況改善,也可能是罹患白內障。民眾除了定期檢查,眼睛視力的任何變化都不能輕忽,才不會錯失黃金治療期。白內障治療三迷思 拖延治療加重病情眼科醫師賴威廷表示,雖然進行手術置換人工水晶體已是主要的治療方式,但卻發現民眾在治療上有三大迷思:(1)害怕手術、忍到不行再說;(2)不了解人工水晶體差異,聽別人的經驗選就是;(3)開眼手術很重要,要對醫院設備精挑細選,反而拖延白內障的治療,恐導致失明。迷思一:白內障手術過程劇痛、恢復期長?擔心手術風險,忍到不行才開刀。王馨慧醫師表示,眼科手術進展日新月異,雖然白內障手術困難度相較高,但術前全面檢測,術後就能有良好的效果,建議術前經過2至3次的精密詳細的檢查以及高階光學測量仔細評估。現今手術傷口比起過往小,術後只要1至2週就能恢復,對日常生活影響並不大,不需過度害怕。白內障拖到晚期使水晶體含水量增高、膨脹,誘發青光眼等併發症,恐造成失明。若疑似罹患白內障,應盡快就醫檢查與治療,避免影響視力,或導致後續手術併發症風險提高。迷思二:單焦點水晶體還是多焦點水晶體?選大家用過都說讚的那一個!王馨慧醫師提醒,有時他人推薦的並不適合自身。單焦點人工水晶體僅能改善聚焦看遠距離的單一功能,患者術後若有老花在閱讀時仍需配戴老花眼鏡;多焦點人工水晶體較為方便,可以讓患者術後兼具看遠和看近的功能,若有老花問題不需再另外配戴老花眼鏡。不同人工水晶體有不同的優缺點,建議術前經過多次精密詳細檢查。迷思三:白內障手術很重要,要挑醫院、挑設備!有些民眾會覺得要到醫院才能得到良好的治療。賴威廷醫師表示,目前台灣的眼科醫療環境完善,不論是診所或醫院,在手術設備上並無太大差異。白內障也是眼科醫師常規的手術,所以無論是醫院或是診所醫師都可以有足夠的經驗協助病患評估與進行手術。使用3C用品適度休息 避免白內障報到王馨慧醫師提醒民眾,日常使用3C產品要適度休息,避免白內障提早報到,也建議定期進行視力檢查,才能及早發現、及早處理視力問題。若發現已罹患白內障也不用擔心,治療方式成熟,與醫師討論找出最符合需求的治療方式,有機會恢復清晰視野。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu