71歲朱女士,罹患輸尿管尿路上皮癌,手術後接受最新癌症免疫療法,腫瘤獲得大幅清除。惟在後續追蹤過程中,感到左眼視力模糊、頭痛、和皮膚出疹等症狀至眼科就醫。視力檢查結果右眼視力還有0.8,左眼視力只剩0.3;雙眼有輕微初期白內障,及雙眼後葡萄膜炎,合併黃斑病變及嚴重漿液性視網膜剝離,詳細檢查發現為免疫療法藥物誘發非感染性葡萄膜炎的罕見病徵,經局部類固醇注射及藥水治療後,頭痛和視力都獲得完全緩解,恢復原本的視力和正常的生活,追蹤三年無身體癌症或眼睛葡萄膜炎的復發。 臺北榮總眼科部葡萄膜炎及眼矯型科黃德光主任表示,葡萄膜炎是眼內的組織發炎,由於診斷與治療困難,是已開發國家造成民眾失明的主要原因之一。葡萄膜炎往往跟全身疾病相關,可能跟自體免疫疾病如僵直性脊椎炎相關,可能跟身體的感染如帶狀泡疹相關,也有可能是跟服用的藥物相關,因此,葡萄膜炎的診斷與治療往往也要從全身的系統疾病研究著手。 隨著國人平均壽命的增加與生活環境的改變,癌症多年來一直高居台灣民眾十大死因之首。黃德光主任提醒,新的標靶藥物與生物治療能夠有效的控制病情,大幅延長患者的生命和改善生活品質。然而在治療中的患者,卻有可能因許多不同原因,可能是疾病本身,可能是使用的藥物,而造成眼內的葡萄膜炎,進而造成視力傷害,但是若能即時準確地診斷與治療,就能夠恢復正常的視力與視覺品質,患者應該要謹慎面對,並告知醫師正在使用的相關藥物。 臺灣常見的葡萄膜炎,就有廿三種以上的相關病因發表在文獻上;這些成因之中以自體免疫相關原因占多數,然而也有部分葡萄膜炎是因為體內的感染、腫瘤、或藥物所引起。因為原因多樣且治療方向迥異,正確的診斷與治療關係到病人身體和視力恢復的程度。 隨著國人平均壽命的增加,惡性腫瘤對國人健康的威脅持續增加。根據國民健康署統計,國人癌症的發生率已達到每年每一千人中有3人以上新罹癌,伴隨而來的癌症治療與長期照護相對重要。這些患者中,偶爾也會有產生葡萄膜炎的時候,眼睛的葡萄膜炎可以在治療的任何時期發生,跟疾病的狀態息息相關,千萬不能小看。 葡萄膜炎常見的症狀,包括視力模糊或嚴重不正常的飛蚊症增加,只有極少數人以單純的眼睛不舒服表現 眼科醫師經過精密的儀器和散瞳檢查後,可以根據檢查的結果,譬如角膜內皮上聚集許多沉澱物,眼內的發炎細胞增加,視網膜和脈絡膜產生病灶,就可確診葡萄膜炎。 癌症治療中發生葡萄膜炎,最擔心的是腫瘤自己產生的葡萄膜炎。臨床上有時能看到身體的惡性腫瘤或血液腫瘤轉移到眼內,這時檢查可能可以看到脈絡膜或葡萄膜腫塊、視網膜下細胞浸潤、或玻璃體內不正常的白血球浸潤;少部分病人因為腫瘤本身引發的自體免疫反應攻擊視網膜細胞可能會造成特殊的視網膜病變。所以發現癌症病人有葡萄膜炎時,應該先審視全身腫瘤控制的情況,是否有其他地方的轉移,並針對惡性腫瘤本身加以治療。 另一種偶爾會見到的葡萄膜炎,是因為傳統的化療所造成的抵抗力低下,使患者被病原體伺機感染。其實沒有罹患惡性腫瘤的患者,偶爾也可能因為身體的感染散播到眼內而產生葡萄膜炎。只是罹患惡性腫瘤的患者遇到這些感染,由於抵抗力差,延誤治療不只眼睛受到影響,更可能有生命危險。針對這種葡萄膜炎,往往只要確立病原體,加以抗生素或抗病毒藥物治療,就能控制眼睛或身體的感染,降低失明的危險。 癌症免疫療法在最近幾年逐漸盛行,針對腫瘤可以有效的治療而且身體的副作用較不劇烈,帶給患者更好的腫瘤治療和高的生活品質。罕見狀況下,有些患者會被這些免疫療法藥物,誘發自體免疫的反應,更少數的患者,則以葡萄膜炎來表現。患者的葡萄膜炎表徵千變萬化,有些只有些微發炎細胞增加,有些產生比較嚴重的脈絡膜發炎。所幸這種癌症治療藥物所引發的葡萄膜炎,相較於前兩者,較沒有重大的生命危險,只要針對發炎加以治療,輕微時使用眼藥水,嚴重時暫停使用免疫療法並加上身體消炎藥物或眼內注射,即有可能讓發炎緩解消除,讓病患恢復視力。 黃德光主任提醒,癌症的治療,需要完整的醫療團隊全人治療,才能帶給患者最有效的治療以及生活品質。而人類的視網膜,是少數人體器官,可以直接觀察到血管的長相以及有無發炎細胞浸潤的構造。當在癌症治療中發生眼睛疾病,應立刻就醫檢查,除了能夠確保視力與視覺品質外,有時甚至能觀察到身體的健康狀況。
#自體免疫疾病
30歲小芳因發燒和全身持續5天又癢又紅的疹子,住家附近診所當蕁麻疹治療無效後,轉診皮膚科醫師發現,小芳身上多處的皮疹雖像蕁麻疹,但卻多了紫斑樣變化,同時也觀察到她有甲狀腺腫大、呼吸急促和心搏過速的症狀,抽血檢查發現甲狀腺素過高及抗甲狀腺抗體,配合皮膚切片結果後,診斷為甲狀腺亢進併發的蕁麻疹性血管炎。
全身型紅斑性狼瘡(SLE)是一種棘手的自體免疫疾病,發生在兒童身上治療尤其困難。不過,臺大醫院及臺大醫學院研究團隊近期完成一回溯性的病歷研究,發現使用生物製劑作為幼童患者的輔助治療之一,可強化療程功效。分析結果顯示,於療程中使用生物製劑單抗的SLE患者,其「SLE疾病活動指數」得在兩年後從8降至4,且大大降低狼瘡腎炎嚴重度和死亡的機率。在小兒部江伯倫教授以及團隊成員林庭瑋醫師、胡雅喬醫師研究發現以下成果: 一、在狼瘡稍有些活性時,以生物製劑輔助用於對抗狼瘡的療程,有助於維持病人症狀不至劇烈惡化,減少復發和發展成慢性腎衰竭的機會。 二、平時維持性的治療可降低其他藥物的使用量,尤其是類固醇這類會導致較高副作用的抗風濕藥物。 三、在使用抑制B細胞生物製劑時需例行追蹤B細胞數目及血中免疫球蛋白濃度,並追蹤B、C型肝炎復發的可能。 全身性紅斑性狼瘡(Systemic Lupus Erythematosus, SLE),屬於人體自體免疫性疾病的一種 是身體的免疫細胞除了對抗病原菌之外,也會對自身的細胞、組織產生免疫反應;換言之,患者的免疫系統無法區分自己的身體或外來侵入物,在敵我不分的情況下,最終破壞患者的身體。一般來說,狼瘡好發於育齡期女性(14歲至44歲),男女比例約為1:10,它非傳染性疾病,也非惡性腫瘤,發病的原因,據過往研究,均與基因和環境有關。全身型紅斑性狼瘡的症狀因人而異,發生處多為皮膚、關節、中樞神經系統,或腎臟等器官,由於是B細胞過度活化產生自體抗體攻擊器官,長期慢性發炎容易導致多重器官系統的破壞。病患中又以年紀輕的病人症狀較為嚴重。 由臺大醫院小兒部及臨床醫學研究所教授江伯倫所帶領的研究團隊,成員包括林庭瑋醫師以及胡雅喬醫師,近期發表「使用Rituximab作為幼年型紅斑性狼瘡病人之有效輔助治療」論文研究,依照過往兒童狼瘡病例的研究整理,再加上40名兒童及青少年患者輔助使用利妥昔單抗,與53名從未使用過生物製劑單抗的患者的比較結果,發現患者若使用傳統的治療外再輔助使用利妥昔單抗,可維持病情的穩定程度,包括SLE疾病活動指數可以從原來的8,在兩年的時間中降至4。 此外,皮質類固醇是治療急性SLE的主要方法,儘管可迅速改善病症惡化,但患者也可能面臨非常嚴重的副作用,包括影響兒童生長、胃口/體重增加、皮紋、痤瘡、高血糖、高血壓、白內障、缺血性壞死和骨質疏鬆症。團隊的研究結果也指出,使用生物製劑單抗的患者,可在半年內就大幅減少口服類固醇的用量。而在療程中加入生物製劑的病患,也未發現有末期腎臟疾病及死亡的案例。相較於對照組,使用利妥昔單抗的病患病情更為穩定,大幅降低病情加劇的情況。 臺大醫院小兒部目前由11個次專科組成,對於兒童的疾病診治預防、生長發育、身心發展提供詳盡的醫療照護及諮詢,本次在小兒部風濕免疫科團隊的努力下,針對使用生物製劑輔助治療幼年型紅斑性狼瘡研究有了突破性的成果,未來也將持續為了提供兒童更好的治療而努力。
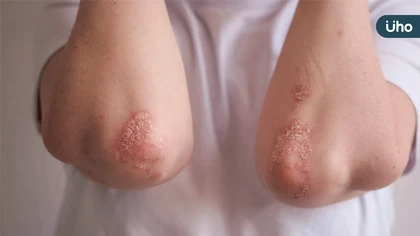
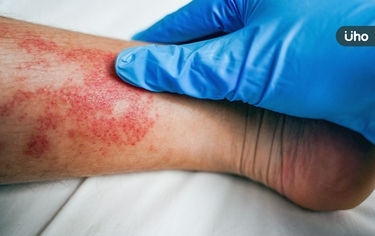
乾癬患者權益需被重視!乾癬是一種自體免疫疾病,據統計,台灣乾癬患者約20萬人,每年新增約3000人,中重度患者佔二至三成,多在20至40歲發病。若為中重度等嚴重患者,在臨床醫師評估協助申請並符合資格下,可健保給付使用生物製劑治療,健保署也於2021年5月擴增給付乾癬相關用藥條件,也就是所謂的「免下車條款」、「平轉條款」等;不過實際執行面上仍有爭議,有患者仍被核退、陷入病灶復發窘境,工作、生活都大受影響。 3大名醫齊聚!闡述乾癬現況、照護與醫療可近性 台灣乾癬協會10月28日上午9時30分至12時30分,在張榮發基金會國際會議中心1008會議室舉辦2023年世界乾癬日「全民健康覆蓋之下 正視乾癬性疾病治療需求」論壇。內容包括乾癬病友問卷調查結果分享,更邀來多名醫師進行專題演講:包括台北、林口長庚醫院主治醫師黃毓惠講述「台灣乾癬及乾癬性關節炎醫療現況、共病及心理健康挑戰」、台大醫院免疫暨風濕過敏科主任謝松洲講述「乾癬性疾病照護品質之提升」、台大醫院皮膚部主任蔡呈芳講述「台灣乾癬及乾癬性關節炎醫療可近性與各國之比較」等議題。 其中,在最新病友調查部分,協會今年針對全台505位乾癬患者所做問卷調查(男性46%、女性54%,年齡平均分佈在25至65歲間)結果顯示,在「有被停藥經驗」的病友中,53%病友在3個月內就會有乾癬症狀又再變嚴重的現象,其中由於中斷生物製劑治療,有79%病友認為因皮膚問題而感到尷尬、不自在而影響日常生活,且當中將近40%病友認為會影響工作(44%)、兩性關係(38%)。協會認為,乾癬性疾病是一個嚴重的非傳染性疾病,需有持續不中斷的治療,呼籲全民健康覆蓋之下,政府應正視乾癬性疾病治療需求。 乾癬共病多 患者發病初期常易被誤判 36歲的小鈺,今(28)日出席論壇,分享她的罹病經驗。她在上大學時發病,但因醫師誤診以為只是脂漏性皮膚炎、治療未果後,病灶自頭皮一路長往身體,後續向其他醫師求助,進一步診斷才確認為乾癬。由於當年治療藥物有限、加上起初患病面積未達健保資格,一開始的療程只採藥膏、照光等傳統治療;生病兩年後,醫師建議她改採自費用生物製劑治療,雖病況明顯好轉,但在經濟考量下,她畢業後回到南部老家,並改回照光等消極治療。 由於本身體型較為豐腴、加上對陽光耐受度低,小鈺的病況變得時好時壞。她說病況嚴重時常會曬傷、皮膚變得嚴重紅皮,更出現膿疱性乾癬、下肢水腫等共病情形,使得晚上根本無法睡好!全身的癢痛感有時讓她「不想再忍」、就放任去搔抓,直到病灶處都流汁、滲出血水,才後悔的擦藥膏補強,或進一步住院治療。 在這樣的惡性循環下,小鈺的乾癬面積越來越大,有時連全身、頭皮、整張臉都能看見紅腫、乾屑外,「病灶更曾從耳朵往外延伸2至3公分」使該處頭髮掉光、得用其他頭髮遮蓋。從事補習班工作的她,曾面對小朋友天真的問:「老師你皮膚怎麼會這樣?」,僅能開玩笑以「老師沒有睡好」帶過。 治療上車又下車 重症給付條件常讓患者無所適從 幸運的是,小鈺後因再度曬傷而轉院至醫學中心治療,主治醫師判定應符健保資格而協助申請到生物製劑,後因治療效果不錯,更被醫師推薦參與新藥臨床實驗計畫治療;但在約6年計畫結束,回歸生物製劑申請時,則因近年無健保使用紀錄而被拒絕2次,待病況又明顯惡化後,才又符給付資格「上車」治療至今。 「比起很多人來說,我已算很”幸運”!」小鈺說,她目前膿疱性乾癬、水腫等情形未再出現;加上可自理生活、可出門活動已讓她很感恩。確診乾癬至今因外貌影響還好,所以就學沒有中斷,工作上受到的刁難也不算多而能維持,但並非每個乾癬病友都能如此。她說,患者若維持穩定狀態,是可就學就業,但若停藥後病情會陷入不穩定,就是家庭負擔,「這就是加減法問題,但乾癬病人是很值得投資群體」,呼籲如果政府願將更多經費挹注在乾癬患者、如放寬給藥條件等,就會減少社會負擔、會是正向循環。 乾癬醫療可近性仍有進步空間 同時兼顧患者心理健康 「乾癬共病與心理健康,是患者面臨的挑戰。」黃毓惠醫師表示,過去10年如乾癬和乾癬性關節炎陸續有新藥物出現,雖健保近年生物製劑給付條件也有放寬,但受限條件部分患者治療2年後仍得下車,也是不爭的事實,部分患者在停藥後半年,病況就出現惡化。她明白健保財務有困難、在給付上相對務實,得下車2次後病情復發很快,才可持續用藥;不過像是先進的歐美國家,甚至近年的中國都沒有下車條款,或許健保在申請審核實務上可有更好的處理模式。另外,兼顧患者的心理健康也很重要,黃毓惠說,對於用藥面臨下車患者,臨床上她都會事前溝通,讓患者預知並了解可能情況,擬定中斷治療時的用藥方式外,並協助後續申請,讓患者不安的心情減至最低、避免出現心理疾病等痛苦。 在台灣乾癬及乾癬性關節炎醫療可近性上,蔡呈芳醫師表示,台灣健保人口涵蓋率達99%,是全世界健康保險的典範,但最近出現公平正義原則等爭議,仍有待討論。以他自身觀察來說,10多年前受邀出去演講時,中國、韓國都很羨慕台灣,但現在中韓的保險給付規範則已遠遠超越台灣,主要與醫療資源互相排擠、及醫藥領域的發展有關。他說,相對於高血壓等疾病來說,皮膚疾病藥物進展近年進展相當快,以最近世衛組織藥品推估,乾癬跟乾癬性關節炎藥品已列在10名之內,但台灣成長幅度比各國來慢的些;他打趣地說,有時參與共擬會議時「各科醫師都像是在比誰可憐先給給付」,雖嚴重乾癬未必一定致死,但相對前述國家不需停藥,台灣的確是特別的。透過商保補健保的現況雖是方式之一,但健保相關給付越來越嚴苛,也成為保險的難題。 協會理事長柯怡謀表示,今(2023)年世界乾癬日的主題是「Access for all 全民一起挺乾癬 健康覆蓋更向前」,主要在呼籲確保所有乾癬病友,都能夠在『適當的時間,獲得適當的醫療資源、教育和社會支持』。乾癬影響全球至少一億兩千萬人以上,除了身體上的症狀,病友經常遭受社會的歧視和誤解,導致心理上也受到重大衝擊;乾癬不僅是一個皮膚問題,同時也包含關節及共病問題,它嚴重影響到病友的生活品質、心理健康,甚至學習和職業生涯以及廣大的親友。 歐洲乾癬醫療資源研究指出,每投資1歐元,平均可獲得 5.4 歐元的投資報酬率,也就是投入醫療資源後,病友回歸正常生活報酬高,可提升國家社會生產力、不需仰賴其他人照顧等,協會在此呼籲,政府應對台灣乾癬性疾病投入更多資源,通過確保病友都能夠在適當的時間獲得適當的支持和治療,我們可以朝著一個更加包容和理解的社會邁進。 另外,今年的世界乾癬日活動除了上午乾癬論壇外,下午2時在張榮發基金會國際會議中心1002會議室也有衛教活動,主題為2023年世界乾癬日「全民一起挺乾癬,健康覆蓋更向前」病友關懷年度公益講座,分為全身型膿疱性乾癬治療和病友歷程分享、乾癬及乾癬性關節炎最新治療趨勢等五大主題,目前已有近200人報名,希望藉此能提供給病友最新的醫療照護資訊,幫助病友做好自我健康管理。
一名6個月大的女嬰,右腳大拇趾關節處紅腫且有水泡滲出液,右手腕也佈滿脫皮紅疹與小水泡,台南市立醫院小兒科醫師陳慧耕問診發現,女嬰母親也有長期慢性的皮膚癢疹,研判寶寶為異位性皮膚炎,建議除原有的類固醇藥膏治療外,也須每天執行濕敷療法,約1週後寶寶的皮膚狀況明顯好轉。
35歲的小婷體態豐腴、體重破百公斤,12年前當她23歲大學剛畢業時,兩側手腳關節開始出現僵硬疼痛,原以為是工作忙碌所致,不以為意,沒想到漸漸地連日常中的開門、開瓦斯爐煮飯、開車等動作都感到困難,甚至幾乎無法出門,工作表現也受到影響。就醫後確診為「類風濕性關節炎」。
張小姐罹患類風濕性關節炎多年,長期都在醫學中心拿藥控制,但因不符合生物製劑的健保給付對象,所以主要都依靠類固醇、消炎藥及疾病調節抗風濕藥物在控制,雖然發炎指數維持在些微偏高的況狀,但關節腫痛變形卻是時好時壞,身體也因長期使用類固醇,而出現諸多後遺症。
30歲宋小姐從去年開始,出現不明全身性肌肉痠痛、異常疲倦、關節腫脹以及大片紅斑,嘗試過中醫針灸、推拿、吃保健食品皆無法改善,甚至嚴重到雙腳膝蓋、腳踝紅腫劇痛,扶著欄杆無法走路,更連續好幾天高燒40度,最後經中醫轉診至風濕免疫科,經血檢才確診為「全身性紅斑性狼瘡」。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu