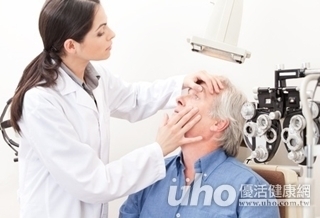
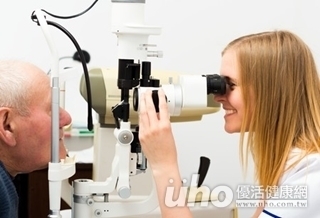
(優活健康網記者徐平/綜合報導)白內障不只是眼睛疾病,其所可能導致的照護問題,更將耗費不容小覷的社會成本與家庭負荷!隨著老化指數越來越高,台灣將迎來第一個老年人口超過幼年人口的父親節,與老化關聯緊密的白內障全台患者更已於103年突破百萬大關。台灣人白內障就醫比例僅2成一份橫跨歐亞18國、調查人數逾8,000人的「歐亞熟齡白內障認知大調查」顯示,55%台灣熟齡族從眼睛出狀況仍沒有在第一時間就醫,是亞太其他國家平均2倍,更是歐洲平均3倍,堪稱歐亞最ㄍㄧㄥ熟齡族。檢視台灣健保資料可以推估,全台65歲以上白內障盛行率達60%,但白內障就醫的比例僅有2成,顯示高達4成65歲以上白內障患者未就醫。新技術可以一起解決近視、散光問題隨台灣老化速度加快,白內障患者預計未來將再創新高,調查顯示,高達94%的台灣熟齡害怕罹患白內障將阻礙自己追尋人生未完成的夢,93%擔心無法到異地旅行,89%覺得會影響社交等生活娛樂!中華民國眼科醫學會常務理事暨白內障手術委員會召集人潘志勤醫師指出,白內障手術治療日趨成熟,選擇新科技治療方案對罹患白內障的熟齡來說,除了滿足看得見的基礎需求外,並有機會同時一併解決近視、散光、老花 等相關問題,而能看得更清楚。「視」在必行 人生更「睛」采中華民國眼科醫學會呼籲,白內障是不可避免的老化眼疾!鼓勵民眾多關心家人並協助定期就醫檢查,若有症狀出現,建議尋求專業醫師協助選擇適合的治療方案,及早恢復視力,讓下半場人生更「睛」彩。
#眼疾
(優活健康網編輯部/綜合整理)「視力訓練」的目的是溫熱眼睛,消除眼睛的虛冷。不過,基本上眼睛容易虛冷的人,平常就過著讓眼睛容易變得虛冷的生活。如果放任這些惡習不改,再怎麼努力做「視力訓練」,溫熱眼睛的效果也會減半。利用「視力訓練」溫熱眼睛當然很重要,不過,避免讓眼睛變得虛冷更重要。因此,我將介紹「讓眼睛變得虛冷的7個壞習慣」。假如你有以下不良的生活習慣,請立即改正。1) 近距離盯著東西看,用眼過度/特別是如果中間都沒有休息地看個不停,眼部肌肉就會僵硬而導致視力惡化。2) 不做天然日光浴,只暴露在人工燈光下/就算是白天,也一樣處於室內的螢光燈下,或是直接接觸電腦、手機、遊戲機、LED或液晶電視等發射出來的人工光線等。另外,也請別忽略電磁波與藍光造成的不良影響。3) 眼睛、大腦都累積著疲勞/這是個視覺資訊過剩的社會。透過眼睛吸收的超量訊息不僅造成眼睛疲勞,也造成大腦疲勞,讓人陷入慢性疲勞的狀態。4) 吸收過多無法消化的資訊/大多數的人經由眼睛吸收過多無法處理的資訊。為了用眼並且處理眼睛看到的資訊,人體需要耗費龐大的能量。結果過度消耗能量,促使氧化作用大量進行。總之,這樣的行為會造成自由基積存在眼睛部位。5) 累積過多的壓力/壓力也會對眼睛造成不良影響。過多的壓力會造成血管收縮。還有血液混濁會造成血流不順暢,導致眼睛變得虛冷。6) 本身就患有虛冷症/患有虛冷症的人,眼部也呈現虛冷狀態。當身體虛冷,免疫力就會下降而容易罹患各種疾病。據說,體溫每下降一度,免疫力就會下降三十七%。虛冷不只會造成視力惡化,也是引發多種疾病的原因。7) 依賴眼鏡、隱形眼鏡、視力矯正、雷射手術/眼鏡、隱形眼鏡都是輔助視力的工具,但是無助於恢復視力。角膜塑型術Orthokeratology)是利用具有特殊弧度的硬式隱形眼鏡來改變角膜的形狀,藉以矯正視力。這也跟眼鏡、隱形眼鏡一樣,只是輔助視力的工具而已。雷射手術是利用雷射光照射眼球表面的角膜,藉以矯正視力。雖然能夠暫時改善視力,不過這種方法並非提高人類原本擁有的「眼力」,總有一天視力還是會下降。放任眼睛虛冷、血流障礙情況惡化卻置之不理,反而採用這些暫時性的方法。這樣血流障礙的情況將更加惡化,視力也只會變得更差了。(本文摘自/1日5分鐘暖眼操,視力就會好回來/商周出版)
(優活健康網新聞部/綜合報導)行動裝置高度使用的情況之下,罹患青光眼的病人年紀越來越低,高度用眼不但讓眼睛喪失休息時間,也使得視力一去不復返,很可能突然轉變為青光眼而不自知。本次講座將由眼科醫師張珮瑤介紹此種疾病該注意的地方,及如何藉由調整生活習慣避開眼睛功能下降的機會。講座內容豐富,歡迎踴躍參加!名稱:打擊惡視力──樂齡族常見的眼部疾病時間:106年3月20、21、24日(一、二、五)上午10:00-10:30地點:亞東醫院北棟一樓思源一廳(新北市板橋區南雅南路二段21號)洽詢:02-8966-7000轉1235
(優活健康網記者徐平/綜合報導)63歲的黃太太這陣子總是拿著平板追韓劇,就連睡前也會窩在被窩裡看2集才肯入睡,有天眼前突然出現大蚊子,以為是看劇看太久眼花了,應該休息幾天就好,幾天後黃太太擔心蚊子死在自己眼睛裡,到醫院求診,眼科醫師告知黃太太只是單純的退化現象。玻璃體有懸浮物 視線會出現不規則影像台大醫院新竹分院眼科醫師林暄婕表示,眼球中間有一團澄清透明如蛋清的膠狀物質稱作玻璃體,佔據了眼球2/3的體積,若玻璃體內出現懸浮物,影子投射到視網膜上,視線中就會出現許多點狀、線狀、蜘蛛網狀、浮游生物狀等不規則的影像,尤其是光線充足或背景為白色的情況下更為明顯,就是俗稱的「飛蚊症」。眼內有出血、發炎 亦會產生飛蚊症狀林暄婕醫師指出,約有9成的飛蚊症是屬於生理性或退化性的,屬於自然老化或因近視、手術、受傷等因素導致較早出現玻璃體液化的現象,然而,眼內若有出血、發炎、視網膜裂孔或剝離亦會產生飛蚊症狀,這些可檢查出病因的飛蚊症稱為「病理性」的飛蚊症。玻璃體退化 拉扯視網膜會出現閃電症狀有些人除了飛蚊外,還感受到暗處出現閃電般的亮光,這是因為玻璃體退化過程中會與後方的視網膜分離,若在過程中造成視網膜的拉扯,便會出現閃電症狀,假使不幸扯出破洞便可能進展成視網膜剝離影響視力。充足休息、減少用眼 也能減緩症狀當出現飛蚊症狀時,最重要的是儘快找眼科醫師做詳細的散瞳眼底檢查,目前沒有證實有效的藥物可以治療,也不建議做具有風險的侵入性治療,只要試著與它和平相處,有些飛蚊會慢慢淡化甚至消失,充足休息勿過度用眼也能減緩症狀。
(優活健康網記者徐平/綜合報導)60歲的陳先生有高血壓及糖尿病病史,因左眼突發性視力惡化就醫,經檢查發現左眼最佳矯正視力僅剩0.03,且散瞳後左眼眼底視網膜呈現瀰漫性火焰狀出血,靜脈血管怒張,並伴隨黃斑部水腫,診斷為視網膜中央靜脈阻塞,俗稱「眼中風」,病人接受玻璃體內抗血管內皮生長因子藥物(Anti-VEGF)注射後,左眼最佳矯正視力回復到0.6。單側、無痛、突發性的視力模糊鄧友迪醫師指出,近日來天氣轉涼,「眼中風」的案例並不少見,「眼中風」是指視網膜靜脈血管內的血流受阻,進而造成視網膜出血及黃斑部水腫,對視力造成損傷,病人常以單側、無痛、突發性的視力模糊作為表現,一般而言,網膜靜脈血管阻塞好發於50歲以上中老年人,男女比例相當,高血壓、糖尿病、高血脂、青光眼為其好發的危險因子。視網膜靜脈血管因其阻塞位置不同,可分成視網膜中央靜脈阻塞及視網膜分支靜脈阻塞,但均可能伴隨黃斑部的水腫,目前針對視網膜靜脈阻塞造成的黃斑部水腫,玻璃體內抗血管內皮生長因子藥物注射,是安全且有效的方式,黃斑部水腫通常可以獲得改善,視力也常能跟著有所進步。今年10月起 健保有條件給付藥物鄧友迪醫師表示,自105年10月起,健保署針對視網膜中央靜脈阻塞伴隨的黃斑部水腫,有條件給付樂舒晴、傲迪適及采視明等3種藥物,但僅限視網膜中央靜脈阻塞病人才能送審,視網膜分支靜脈阻塞則尚未列入給付的對象。鄧友迪醫師提醒指出,視網膜靜脈阻塞是常見造成視力減退的原因之一,藉由控制系統性疾病,輔以適當的眼科治療處置,視力仍有恢復的可能,因此,一旦有視力模糊的現象時,應及早接受治療,避免其它併發症產生,讓視網膜靜脈阻塞傷害降到最低。
(優活健康網記者徐平/綜合報導)根據國民健康署的統計資料,在台灣約有227萬名糖尿病患,且每年以2萬5千名的速度增加,18歲以上,國人糖尿病盛行率為11.8%,相當於每8.5個成年人就有1人患有糖尿病,平均每小時就有1.1人死於糖尿病。全球逾9,300萬人有眼睛病變問題國際糖尿病聯盟(IDF)特別指出,2015年全球有超過1/3的糖尿病患者終其一生會罹患視網膜病變,超過9,300萬人因糖尿病而有眼睛病變問題,罹患視網膜病變的病人都有失明的危險,可是大部分的失明都是可以避免的。工作壓力大、體重過重、常有肌餓感現年52歲的陳先生,在38歲確診為糖尿病患,起初使用口服藥物,但因血糖數值一直無法達標,10年前聽從醫師指示,改用口服藥物搭配胰島素注射,後因工作壓力大、飲食控制不當,讓身高172公分的他,體重飆至94kg,甚至還得了憂鬱症。陳先生43歲那年,在爬坡時感覺非常喘、胸悶、腳也有水腫現象,求診後發現有冠狀動脈心臟病,有一條冠狀動脈鈣化嚴重、管壁變厚變硬、堵塞嚴重,確認病因是急性心肌梗塞,手術後醫師根據他的生活型態、體重過重問題、常有飢餓感等狀況,調整用藥方式,開始接受胰島素治療,也建議他隨身攜帶食物預防低血糖。喝果汁來補充、控制血糖中信兄弟棒球隊的強力打擊手蔣智賢,在高三那一年確診為第一型糖尿病,他提到每道比賽期間,大約每2局就會測量血糖一次,透過這樣的方式來密集監控,只要血糖降低、不在標準值內,就會先喝果汁來補充、控制血糖,這是目前讓他在球場上可以控制好血糖的一個有效方式。糖化血色素下降1% 腎病變風險降37%中華民國糖尿病衛教學會理事長杜思德表示,糖尿病平均血糖控制差、血糖波強調,平日必需做好血糖控管,將飯前、飯後血糖、糖化血色素控制在目標中,能有效降低併發症風險,糖化血色素每下降1%,小血管併發症發生風險,如腎病與視網膜病變的風險可減少37%,心肌衰弱梗塞風險可減少19%。
(優活健康網記者徐平/綜合報導)糖尿病友們都知道驗血糖的重要,但卻常會疏忽眼底視網膜檢查,副市長侯友宜指出,糖尿病友視網膜病變高達3成、失明率是常人的25倍,為協助糖友們養成定期檢查眼底的好習慣,衛生局與110家眼科院所合作訂11月為「糖尿病友護眼月」凡糖友在11月期間前往作眼底檢查皆免收掛號費,預計受惠人數達20萬人。糖尿病視網膜盛行率為26.5%中華民國眼科醫學會指出,國健署2011年調查,糖尿病視網膜病變盛行率為26.5%,大約每3至4個糖友,就有1位併發視網膜病變,且罹病10年後,病變發病率上升至60%,20年內更急速攀升到90%,可怕的是,糖尿病視網膜病變早期並無任何症狀,當症狀出現時,病變已經對視力造成傷害。眼前出現浮動的黑點、視力下降糖尿病除了會有截肢、洗腎等不可逆的病程,視網膜病變主要因為病患長期血糖控制不良,進而破壞視網膜血管,導致眼球內出血、結疤,常見的症狀有眼前出現浮動的黑點,不僅視力下降,嚴重時,因視網膜缺血,造成小血管增生,但新生血管脆弱、容易出血,造成血塊結疤使視網膜纖維化變形,甚至剝離而失明。糖友4項檢查 眼底檢查僅有32.8%衛生局局長林奇宏表示,健保署資料顯示,糖友們應定期做的糖化血色素、空腹血脂、尿液微量白蛋白及眼底檢查等4項檢查中,前兩者依序都有89.3%及75.7%的檢查率,但眼底檢查卻僅有32.8%,新北市104年糖尿病用藥人數196,091人,眼底檢查率也僅31.5%,若能早期發現給予適當治療,可延緩病情惡化。為響應2016年11月14日世界糖尿病日「Eyes on Diabetes﹙糖友護眼﹚」主題,新北市訂11月為「糖尿病友護眼月」凡11月1日至30日期間,只要糖友們持健保卡至合約眼科院所做眼底鏡檢查,免收掛號費。
(優活健康網編輯部/綜合報導)就算被宣告罹患糖尿病,大部分的人也是不痛不癢,若不定期健康檢查,等到發現時,恐怕已得病超過10年、20年了,就算沒有自覺症狀,疾病仍持續惡化,即使身體全是毛病,等到產生嚴重併發症時,糖尿病早已惡化得令你後悔莫及了。糖尿病患者 不能忽視小傷腎病變、視網膜病變及神經病變,可說是糖尿病的3大併發症,3者都是微細血管和神經,因為醣類而產生的病變,其中,比較早出現症狀的是神經病變,末梢神經及自律神經病變會導致手腳麻痺、感覺障礙、腸胃功能不全、汗腺異常、男性性功能障礙等各種問題。糖尿病患者容易受到感染,因此只要受點小傷,就會導致細菌入侵,加上末梢神經麻痺而缺乏痛覺,容易因為延遲治療而出現組織壞死,甚至到需要截肢的地步,因此,糖尿病患者必須時常留意自己的腳趾的狀況,絕不能忽視小傷。視網膜病變 恐致失明、白內障、青光眼糖尿病視網膜病變,是視網膜和玻璃體的微血管變得脆弱,受損出血的一種疾病,它會引起視網膜剝離,嚴重者甚至會失明,還可能併發白內障、青光眼等眼疾,腎臟腎小球中的微血管若產生障礙,就會引發腎病變。這時因為腎臟的過濾功能下降,產生蛋白尿及全身水腫等症狀,若沒有及時治療,遲早惡化成腎衰竭,最好走上洗腎的不歸路,洗腎患者中,糖尿病腎病變者年年增加,2009年就已經高達45%。大血管病變 恐導致動脈硬化、腦中風糖尿病會傷害全身血管,我將它稱為「血管脆弱病」也是原因於此,血液裡的葡萄糖濃度一高,血管內側就會受損,身體為了修補傷口,會凝固血液,導致血管阻塞,因此,血流容易停滯的微血管就會接二連三地死亡,微血管分布密集的眼睛及腎小球,之所以容易產生病變,也是因為這個緣故。這些併發症,必須等到發病後5年、10年後,才會慢慢顯現出來,在那之前,患者幾乎沒有任何自覺症狀,因此,我們需要定期檢查,早期發現,才能早期治療,此外,大血管病變也在背後偷偷進行著,動脈硬化、腦血管疾病(腦中風)、缺血性心臟病,這些攸關性命的重症會在出其不意時突然發病,而大血管的動脈硬化,更是從糖尿病高危險群階段就開始了。飲酒過量 動脈也會跟著硬化絕大多數脂肪肝,都是飲酒造成的,多餘的三酸甘油酯,會被儲存在脂肪細胞內,製造出有害的荷爾蒙,這些荷爾蒙會讓胰島素作用變差,提高胰島素阻抗性,此外,脂肪細胞所製造的荷爾蒙,也有許多會促進動脈硬化。(本文摘自/糖尿病一定有救/采實文化出版)
地址:台北市中山區長春路328號7樓之2
廣告合作:service@uho.com.tw
廣告合作:service@uho.com.tw
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu