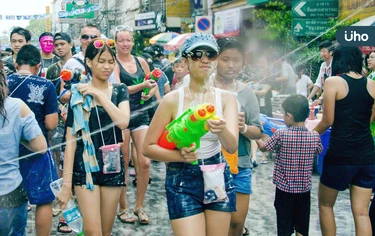隨著時序進入春季,腸病毒好發季節即將到來。醫界人士示警,兒童殺手「腸病毒71型」恐捲土重來,新冠肺炎(COVID-19)疫情打亂腸病毒流行週期,導致台灣逾10年未流行腸病毒71型,隨時可能爆發大流行,期重症率和死亡率仍相當高,鼓勵家長帶著孩子接種疫苗獲得保護力。
#疫苗
東南亞旅遊注意了!東南亞國家潑水節慶典活動將至,將吸引世界各國遊客聚集狂歡。疾管署19日提醒,泰國近期出現3例「M痘Ib變異株」確診病例,民眾出遊前如預期有風險行為,應提早至少6週前接種M痘疫苗,且M痘疫苗需接種2劑,2劑間隔至少4週,才能提升保護力。
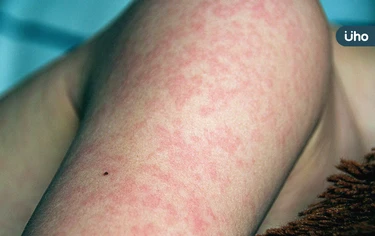
麻疹疫情狂燒!麻疹中部醫院群聚案擴大,足跡遍及北中南,這次群聚匡列接觸者逾3000人,是5年來麻疹群聚匡列最多人數。對此,衛生福利部部長邱泰源表示,台灣在疫苗接種成效相當好,兒童麻疹疫苗接種率達到97%以上,整體疫情目前仍在控制範圍內,要在台灣引發大規模流行不容易。
麻疹醫院群聚再擴大!衛生福利部疾病管制署25日表示,醫院相關麻疹群聚事件新增護理師、醫師等7例,累計12人確診,為近5年確診數最高的群聚;匡列接觸者1014人,健康監測至2025年1月8日。疾管署提醒,麻疹為高傳染性疾病,民眾非必要應減少前往醫療院所等容易傳播場所。
國內爆今年首起醫院麻疹群聚!日前,國內發生越南境外移入麻疹病例,導致醫院內接觸者感染群聚事件,包括家屬、急診護理人員、清潔員都中標,預防麻疹不可不慎。《優活健康網》整理麻疹症狀、潛伏期、傳染途徑、治療與預防方式,民眾如有疑似症狀,應戴口罩儘速就醫,並主動告知醫師相關旅遊及暴露史。
10月新冠疫苗已開打,小兒感染科醫師表示,目前仍有3~5%兒童新冠中重症案例,較常併發哮吼、肺炎或腦炎,提醒若孩子一開始出現類似感冒的呼吸道症狀,後來發現轉為呼吸急促、費力、嘔吐,甚至有抽搐的狀況恐怕就是轉重症警訊,一定就要馬上送醫。 新竹臺大分院小兒部感染科陳文發主治醫師表示,18歲以下孩童感染新冠表現多以呼吸道症狀為主,如咳嗽、鼻水、鼻塞,有些表現為腹瀉、嘔吐、發燒、倦怠等,與流感或其他感染較難區分,建議以快篩來判斷是否為新冠病毒感染;但門診發現家長對篩檢新冠的意願較低,連施打新冠疫苗也有點猶豫,令人擔憂。 不論急症或長新冠影響都不能輕忽 陳文發醫師強調,6個月~4歲的孩子因為新冠病毒感染住院比例仍舊不低,特別是小小孩表達能力差不易一開始就察覺,且因為氣管內徑比較小,免疫力也不成熟,更容易影響下呼吸道如肺部,不少孩子感染第一天只有發燒和輕微流鼻水,第二天就轉聲音沙啞和嚴重咳嗽症狀,甚至發生呼吸窘迫現象,仍有3~5%孩童會轉中重症像是哮吼、肺炎等,必須住院治療。 另外,如果孩子除了呼吸道症狀外,又有反覆發燒、持續嘔吐,就要特別注意,需進一步檢查是否為腦部感染,若出現抽搐、意識不清或無法走路則可能已影響中樞神經。另外,如果小寶寶有明顯腸胃道症狀如嘔吐或腹瀉、尿液變少、活力不佳等,可能會合併脫水,都一定要立即就醫。 陳文發醫師也提到,感染新冠病毒不只會引起急症,染疫看似痊癒後,兒童多系統發炎症候群(MIS-C)及長新冠問題也值得注意。他解釋,MIS-C常影響心血管系統併發休克,病童常會住到加護病房,臨床上與川崎症相像但平均年紀較大、腸胃症狀較多,實驗室檢查也有些微不同,診斷對兒科醫師是一項挑戰;而兒童長新冠較難明確診斷定義,但臨床上陳文發醫師追蹤一些因新冠住院的孩子發現,家長回饋染疫之後孩子體質發生了一些變化,比方說有些小孩開始很容易長蕁麻疹,甚至2、3歲的孩子出現掉髮,或者是久咳不癒、過去穩定控制的哮喘也發作;有些青少年則是變得很容易累、睡不好,甚至影響認知功能導致成績受到影響,這些都可能與病毒感染後,影響身體各個器官及系統,如神經、呼吸道、免疫系統等有關。 陳文發醫師強調,這些狀況雖然不見得是新冠病毒造成的直接影響,但必須理解的是,新冠病毒與過去一般感冒病毒可能有點不一樣,成人或孩子一旦染疫之後的恢復期,對生活品質可能仍會有明顯的影響。 兒童更易攜帶新冠病毒、延長傳播,家中有老人幼兒要提高警覺 陳文發醫師也提到,兒童在病毒傳播力上不僅強,且攜帶及排放病毒時間也相當長,一個攜帶新冠病毒的兒童會傳染給5~7個左右的接觸者,而且兒童有15~40%為無症狀感染者,但無症狀並不表示完全無傳染力,日常更是難以察覺及防範。這表示兒童對於社區群體感染影響仍大。如果家中有年長者或是小小孩,更一定要透過施打疫苗來做好防護。疫苗不僅能降低中重症風險及住院率,也能降低病毒傳播機率,是相當重要的防疫作法。 近期比較多案例都是孩子在學校染疫,以為是普通感冒,結果自己沒有事,同住的長輩阿公阿嬤被傳染後變得相當嚴重;或者是家長托嬰給褓母,結果小寶寶被褓母家人傳染的案例。陳文發醫師分享,3年前新冠疫情相當嚴重的時候,有一位3歲女童死亡個案,急診就醫時高燒超過41度昏倒,因併發腦炎,病情進展惡化相當快,不到5小時就死亡不治,可惜的是本來媽媽都已經預約要施打疫苗卻來不及,非常遺憾。 陳文發醫師呼籲,以目前新冠病毒發展的態勢來看病毒短期內都不會消失,儘管重症個案趨緩,但對健康仍有威脅,特別是4歲以下與65歲以上長者,或是有慢性疾病者,一定更要特別加強免疫力避免感染,鼓勵盡快施打最新JN.1新冠疫苗,有任何疑慮就與醫師多溝通,一起為健康做最好防護。
新的一年即將到來,親友相聚、熱鬧慶祝的同時,也別忘了健康是最珍貴的禮物。疾病傳播的風險不容忽視,尤其是高風險族群,更需要特別關注!台灣疫苗推動協會(TIVS)一直以來關注民眾健康,每年都會舉辦「疫苗十大新聞票選」活動,期望透過回顧與疫苗相關的熱門議題,喚起大家對疾病預防的重視。
你打疫苗了嗎?今年冬天新冠、流感夾擊,衛生福利部宣布自11月1日起開放第二階段流感疫苗、新冠疫苗施打,並擴大符合公費疫苗接種的對象,開放對象包含50~64歲無高風險慢性病成人可接種流感疫苗、JN.1新冠疫苗則是一般民眾(出生滿6個月)皆能接種;此外,到74家全聯門市、2家大潤發接種,還可獲得健康禮,真的是好康多多!
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu