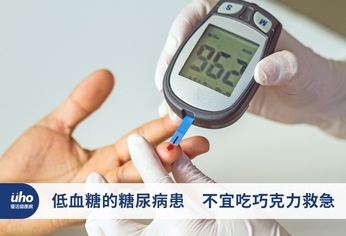
(優活健康網記者張桂榕/綜合報導)很多糖友都知道要避免血糖過高以便維持良好的血糖值,但有時候卻發生了低血糖的情況,這是為什麼呢?低血糖的狀況往往發生的非常突然,且症狀可能在短時間內變得嚴重。覺得好餓、雙手顫抖又頭昏,可能是身體血糖過低了!若是糖尿病患、癌友等感到肚子餓時,血糖可能低於70mg/dl,須立即補充糖分,以避免大腦受到影響或損害。臨床上有一些糖尿病患者特別容易低血糖,其中包括:1第一型糖尿病患者比第二型糖尿病患者容易低血糖。2糖尿病病史較久者。3如果之前,尤其是最近有低血糖者更容易再發生低血糖。4已產生糖尿病神經病變的病人。5運動過後比較容易發生低血糖。6睡覺時比較容易發生低血糖。7合併生長激素或者葡萄糖皮質素低下的患者。8減重者。9肝功能較差者。尤其是藥物造成的急性肝炎。10腎功能較差者。11敗血性休克患者。12心衰竭者。13過於嚴格控制血糖者。14對疾病認知不足,不能遵循醫囑者。因此,臨床醫師要根據病人belta細胞的狀況、有沒有hypoglycemia unawareness、或者自主神經病變、counter-regulatory hormones的狀況以及病患自身的狀況選擇適當的治療方式並做好衛教,才能減少低血糖的發生。 臺北市立聯合醫院和平院區新陳代謝科陳徹主治醫師表示,較輕微的低血糖雖然不至於造成病患長期的失能,卻可能在病患的心理留下陰影,使得其日後更難達到理想的血糖控制。較嚴重的低血糖,則可能造成心律不整、癲癇、昏迷,甚至死亡。因此,對於糖尿病人來說,糖尿病的治療目標,除了想方設法地降低血糖外,同樣重要的,也要積極避免血糖過低造成的危害。雖然胰島素和胰島素分泌促進劑較其他降血糖藥物容易造成低血糖。但是,這並不表示我們不能選擇這些藥物來降血糖。畢竟,這些藥物有很好的降血糖功效。要預防低血糖,最重要的還是了解糖尿病、按照醫囑服藥及監測血糖,這才是最好預防低血糖的方式。若有低血糖的糖尿病患,建議可隨身攜帶含糖汽水、果汁或糖果,以因應低血糖重症發生風險。不建議食用:麵包、牛奶、巧克力或冰淇淋,因為巧克力或冰淇淋含大量脂肪質,會延緩糖分吸收。
#低血糖
(優活健康網記者張桂榕/綜合報導)一名罹患糖尿病的台中阿嬤,最近老是愛睏想睡,常常一睡就是長達3小時以上,到新陳代謝門診檢查發現阿嬤的血糖在不同天測起來高低變異大且有低血糖狀況。經由衛教、飲食改變及重新調整血糖藥物,阿嬤精神變好,比較不會整日昏睡,增添不少活力,且阿嬤也認真自我血糖監測,血糖已平穩許多。烏日林新醫院新陳代謝科胡菁芸醫師提醒,根據亞太地區 (RECAP-DM) 研究顯示,台灣約有近3成的第2型糖尿病患者,在服用傳統口服抗糖尿病藥治療時,都曾發生低血糖的症狀,建議高危險族群規則監測血糖。年紀較輕的第1型糖尿病人與第2型糖尿病的老年人,以及肝、腎功能不全的病人,發生低血糖之危險性較高,千萬不能輕忽!另糖尿病患者應留意生病、進食減少、空腹下大量飲酒或激烈運動皆為常見誘發低血糖原因。控制血糖時 也應注意低血糖威脅許多人都認為罹患糖尿病只要避免血糖過高就好,卻忽略低血糖引發的問題。研究指出,低血糖會增加心血管疾病與失智症風險,且其併發症對老年患者威脅更大。低血糖症狀因人而異,一般而言多半會先出現心跳加速、顫抖、冒冷汗等自主神經反應的症狀;接著則會有暈眩、視力模糊、無力等症狀;如果沒有及時讓血糖值恢復正常,嚴重的話更會出現昏睡、昏迷!有部份病人低血糖時身體無任何症狀,稱之「不自覺性低血糖」。低血糖緊急處理方式 可立即服用15~20克的糖糖尿病友若是懷疑有低血糖,建議當下要立即檢測血糖,一般只要血糖數值低於70mg/dL以下,就確定是低血糖;如果當下無法檢測血糖,則建議視同低血糖來處理。若是意識清楚的低血糖患者,可立即服用15~20克的葡萄糖片(粉)、方糖、含糖飲料或食物,不建議吃含有大量脂肪的食物 (如麵包、巧克力或冰淇淋),因其會延緩胃排空速度與糖分的吸收;針對意識不清的低血糖患者,把患者頭部側放,將蜂蜜或果糖塗在臉頰與牙齦之間,肌肉注射升糖素。醒後給予醣類食物,若未醒,盡快送醫。飲食、運動與藥物必須三管齊下 才能有效控糖建議糖友隨身可以攜帶糖果或方糖,當發生低血糖的情形,可以立即補充。預防勝於補救,控糖除了飲食、運動與藥物三管齊下,更要密切注意服用降血糖藥物或施打胰島素後,是否有出現不一樣的生理變化,並在平日做到自我血糖監測。胡菁芸醫師呼籲,若糖友出現低血糖症狀或測出低血糖情況,務必定期至新陳代謝科回診,由專業團隊協助,以期有效預防與正確處理低血糖危機。
(優活健康網記者張桂榕/綜合報導)沒有糖尿病病史,記憶力卻嚴重變差,恐是低血醣造成專注力及反應力下降。如果長期血糖過低又沒發現,會有失智的可能性,因此建議家中如有人突然專注力及記憶力下滑,應儘早到醫院求診,找出記不住的原因。一名50歲的陳姓男子,到門診求診時向醫師表示:一個多月來記憶力突然變得非常不好,什麼都記不太得住,擔心自己罹患失智症,經神經內科醫師檢查後,發現男子會記不住是因血糖過低所導致。豐原醫院神經內科主任洪良一表示,此患者進行胰島素C-胜肽檢測時,高出好幾倍,三餐食慾正常良好的他,飯前血糖、或是飯後血糖檢測,血糖值僅在50-60毫克/分升(mg/dl)。留意低血糖症狀高血糖是指血糖濃度超過200 mg/dl,低血糖指血糖濃度低於70 mg/dl以下。造成血糖過低,主要是胰島素分泌過多、或是胰島素腺瘤引起,如果血糖過低時,腦細胞執行功能就會受到影響,專注力、反應力會下降,以及造成認知異常。1.)自主神經:發抖、顫動、冒汗、心悸、脈搏加速、體溫變化、四肢刺感、呼吸困難。2.)中樞神經葡萄糖缺乏:思考緩慢、視力模糊、口齒不清、動作不協調、麻木感、注意力不集中、暈眩、疲倦、嗜睡。3.)不明原因:饑餓感、噁心、四肢無力、頭痛、感覺不對勁。低血糖性昏迷 嚴重恐致死根據臨床統計顯示,臺灣150萬名糖尿病患者中,約8成(約120萬人)曾發生低血糖的症狀,有頭暈、飢餓感強烈、全身無力虛弱、盜汗等低血糖現象。如能趕快進食補充血糖,並於回診時與醫師溝通調整藥物,通常不會造成嚴重副作用。但如果長期且反覆的低血糖,則可能不會出現上述症狀,直接以意識不清或昏迷表現。若低血糖時間持續太久(超過6小時以上),就會有腦部不可逆的傷害,甚至變成植物人或死亡。
(優活健康網記者林奐妤/綜合報導)糖尿病只需要注意高血糖嗎?大家普遍認為糖尿病是高血糖導致,事實上控制血糖時,發生低血糖也會影響患者生活。低血糖除了出現冒冷汗、發抖等症狀,嚴重更將導致昏迷、致命。然而,面對低血糖,糖友卻多採取事後補救而非積極預防,血糖長期劇烈起伏,恐徒增心血管併發症及死亡風險。嚴重低血糖 心血管疾病發生率較一般糖友多3至4倍根據研究指出,發生嚴重低血糖的糖友較一般糖友多3至4倍的心血管疾病發生風險。夜間低血糖及低血糖相關症狀,可能發生睡夢中驚醒、甚至昏迷送醫,嚴重時影響隔天的工作或學習,為此不敢參與過夜的活動,影響社交生活。低血糖問題若未能妥善處理或預防,成為糖尿病患者生活的枷鎖,對疾病管理更是一大隱憂!過去一般大眾對低血糖的認識僅止於輕微症狀,呼籲正視低血糖問題,中華民國糖尿病病友全國協會攜手中華民國糖尿病衛教學會發起「解開枷鎖 正視低血糖」活動,邀請糖友分享過去低血糖經驗並拍攝解開枷鎖照片,更讓大眾一起響應、陪伴揮別低血糖!低血糖嚴重可能導致嗜睡、言語不清、不自主怪異行為台灣糖尿病死亡率高,據衛福部106年統計,糖尿病為國人十大死因第5位,平均每小時就有1人因而死亡。過去,大家普遍認為是高血糖所致,事實上糖尿病低血糖問題更是隱藏的糖友殺手!中華民國糖尿病衛教學會王治元秘書長表示,低血糖輕則出現自主神經症狀,如冒冷汗、發抖、心悸等問題;嚴重可能導致嗜睡、言語不清、不自主出現怪異行為、甚至昏迷、致死。除了生理症狀外,低血糖更連帶加速併發症發生。長期低血糖會造成心臟更多的負擔,研究顯示,嚴重低血糖的糖友心血管疾病發生風險較一般糖友高3至4倍,整體死亡率更增加3至4倍,重擊患者的存亡問題。聰明用藥、飲食及作息 積極控糖糖尿病患者過去面對低血糖多半採取補救措施,但是根據健保急診數據資料顯示,10年間糖尿病患者因低血糖送往急診人數增加5倍,且出現低血糖症狀的患者住院天數也較一般患者多達1周。未能防範低血糖,不只是患者受累,更可能成為糖尿病病患與社會沉重的負擔。國內研究調查指出,高達9成5糖尿病病患都曾出現低血糖,更有3成糖友會反覆發生低血糖。王治元秘書長表示,面對低血糖應從治療端開始注意,糖尿病病友全國協會與糖尿病衛教學會呼籲糖友與大眾一起正視低血糖問題。除了聰明選擇用藥,更需從飲食、作息多管齊下。三餐定時定量、規律的活作息和運動都可以積極預防血糖過大的波動,並配合醫囑才是最有效控制病情的不二法門。
(優活健康網記者林奐妤/綜合報導)35歲的黃小姐罹患糖尿病已經10年,平時沒有自我血糖監測的習慣,最近常抱怨肚子餓,吃了很多零食餅乾,發生冒冷汗、肚子餓、心跳好快等症狀,自認疑似低血糖。護理師量測血糖後發現血糖數值高達295mg/dl,並非低血糖,而查證後發現黃小姐最近一次糖化血色素高達9.6%(理想應控制在7.0%以下),已經出現血糖過高情況,黃小姐平時的處理方向可能錯誤了!高血糖、低血糖症狀相似 易錯誤處置導致高血糖惡化衛生福利部桃園醫院糖尿病中心護理長郭昭岑說明,高血糖指血糖超過200 mg/dl,常見症狀為多吃、多喝、多尿,因為缺乏胰島素導致葡萄糖無法進入細胞利用,造成血糖過高。這時候突然肚子餓,如果沒有監測血糖,常讓糖友誤以為是低血糖,反而吃進過多含糖食物,造成高血糖惡化,導致產生高血糖急性合併症,如酮酸中毒及高滲透壓高血糖症,需要緊急就醫,要小心謹慎。低血糖指血糖濃度低於70 mg/dl以下,常因胰島素或口服藥使用過量、注射或服藥後未依照時間進餐、飲食不均衡或突然增加運動量造成。常見症狀為盜汗、發抖、昏眩、飢餓及心悸,嚴重甚至昏倒。為了區別是否為低血糖,一定要先量測血糖,若低於70 mg/dl以下,可立即服用15公克的含糖食物,如含糖飲料120CC、3顆方糖或是1湯匙蜂蜜等,15分鐘後再測一次血糖,如未改善,則重覆給予一次,若還是未改善症狀就需立即就醫。自我監測血糖 糖尿病友不可忽視的控糖秘招黃小姐喝完溫開水及休息後,冒冷汗、肚子餓及心跳加快的症狀獲得改善,詢問病史發現黃小姐最近生活不規律,未按時施打胰島素,再加上過年暴飲暴食,造成血糖過高。幸運的是尚未出現高血糖急症的徵兆,只需調整藥物及飲食衛教就能返家調養了。郭昭岑護理長提醒,為了瞭解居家血糖的狀況,自我監測血糖是糖尿病控制不可缺乏的一環。提醒糖友們一定要養成自我監測血糖的好習慣,才不會搞錯方向,導致病情加重。
(優活健康網記者林奐妤/綜合報導)一年一度跨年連假又要到了!相信很多人已經準備好要徹夜狂歡,有跨年計畫的糖友們可要注意「節慶低血糖症候群」。一般人熬夜、作息不正常,只要在假期結束前調整。但對糖尿病患者而言,用藥後若作息不正常,或狂歡忘記調整藥量就會增加低血糖的發生機率,可能導致心悸、發抖,低血糖嚴重更會造成昏迷。一名28歲糖友,為赴跨年夜唱之約,出門前先行在家施打胰島素,沒想到歡唱途中竟倒臥在沙發上。起初朋友以為太累睡著,後來呈昏迷狀、叫不醒,緊急送醫後發現是低血糖所致,所幸急救後並無大礙。低血糖發生在睡眠時 無法即時補充恐危命林口長庚紀念醫院內分泌暨新陳代謝科醫師林嘉鴻表示,節慶後低血糖在跨年、連假後就診率較平常高出1成,主因可能來自過去糖尿病用藥存在藥效釋放穩定性不足的問題,一旦患者用藥時間不規律,便容易發生低血糖,甚至發生昏迷、致死的憾事。血液中葡萄糖是大腦的最主要養分來源,當體內血糖值界於50至60mg/dl,身體會產生自律神經症狀,如心跳加速、顫抖、冒冷汗等。一旦血糖低於50mg/dl,腦部養分不足,可能導致幻覺、胡言亂語,嚴重時甚至昏迷不醒或造成腦部功能損傷。如果低血糖發生在一般時間,患者都還能透過糖果、果汁讓血糖回升,倘若低血糖發生在睡夢中,患者毫無知覺狀況下,可能會在睡夢中昏迷、一覺不醒,甚至死亡。就算能及時補充葡萄糖,長期讓血糖處於高高低低的狀態,會增加併發症的發生風險,疾病預後也不理想。反覆發生低血糖 主因來自用藥行為據統計,超過5成以上糖尿病患曾發生低血糖,且幾乎所有糖尿病患都曾因低血糖而出現冒冷汗、心悸、發抖及全身無力症狀,近半數的糖尿病患更因低血糖半夜驚醒、發抖、無力。近3成患者夜間血糖值低於50mg/dl,陷生命風險,糖尿病低血糖成為糖尿病患生命一大隱憂。然而多半糖友可能因為衛教知識不足,或對症狀習以為常、錯誤認定,而輕忽低血糖的潛在風險。不論是服用口服藥或施打胰島素的患者都可能會發生低血糖。林嘉鴻醫師說明,糖尿病患反覆發生低血糖主因來自於「用藥」行為,若患者未做好飲食、生活作息的搭配,用藥時間不規律、進食量不定,藥物劑量沒有調整,便很容易引發低血糖。據臨床觀察,患者發生低血糖時多半在夜晚睡夢中而不自知,若未第一時間處理,恐對生命造成威脅。服藥後未進食、三餐不定時定量、空腹運動都會影響低血糖林嘉鴻醫師也是30多年的資深糖友,無家族病史,14歲突然暴瘦10公斤而確診為第一型糖尿病。林醫師以自身抗病的經驗提及,年輕時對低血糖的嚴重性根本不了解,和多數人一樣都認為高血糖對身體的影響比較嚴重。直到某天半夜,突然一陣暈眩、驚醒,驗血後發現血糖值極低,才趕緊吃糖補充血糖。一次夜間低血糖的經驗影響至深,不敢忽視低血糖問題,更由於擔心低血糖再次來襲,上大學前害怕外出過夜,甚至連畢旅、跨年都沒有參加過,犧牲許多生活的自由。林嘉鴻醫師鼓勵病患,低血糖唯有正視它、說出來,醫護人員才能提供最適合的協助。除了用藥,患者更要注意自己的飲食、運動習慣,如服藥後未進食、三餐不定時定量、空腹運動或過度運動都會影響低血糖問題。除了用藥調整,維持規律的生活作息,配合醫囑才是最有效控制病情的方法。
(優活健康網記者林奐妤/綜合報導)58歲的劉太太就醫,原來半小時前開始出現手抖、頭暈、心悸、冒冷汗症狀。測量血糖值僅60,請劉太太吃點東西,症狀不久後就改善。但劉太太很疑惑,2小時前才和先生到吃到飽餐廳用午餐,平常也無服用血糖藥,怎麼會出現低血糖呢?「反應性低血糖」多發生於餐後4小時內台南市立醫院家醫科醫師王維新表示,低血糖往往發生在餐前,可能是因為延誤用餐時間、運動過度或減重未補充足夠食物、或糖尿病患者使用降血糖及胰島素過量等原因造成。而劉太太的問題是所謂的反應性低血糖。「反應性低血糖」又稱餐後低血糖,多發生於餐後4小時內,常見在有胰島素抗性或輕微第2型糖尿病的患者身上。糖尿病前期,胰臟β-cell仍保有分泌胰島素的功能,但對血糖的反應延遲,直到血糖上升後期已經開始下降時,胰臟才趕工分泌了過多的胰島素,導致血糖下降過度。其他少見的原因包含一些腸胃道手術術後、胰島素自體免疫症候群、胰島素瘤等。醫師問診後發現,劉太太有糖尿病家族史,請劉太太做糖尿病篩檢,確診有糖尿病,後續門診規律控制中。低血糖處置 牛奶、巧克力並非首選王維新醫師表示,臨床上診斷低血糖最準確的是抽靜脈血,當血糖濃度值低於70mg/dl,又出現發抖、冒冷汗、心悸、皮膚溼冷、臉色蒼白、飢餓感、頭暈、視力模糊、口齒不清、全身無力、思考變慢、注意力不集中、反應遲鈍等狀況。低血糖處置會立刻請患者攝取易吸收醣類,如糖果、糖水、含糖果汁。牛奶、巧克力等主要含有蛋白質和脂肪的食物,升高血糖的速度比較慢,並非首選。餐後低血糖的患者,建議採少量多餐的方式,避免兩餐間隔時間過長;多攝取高纖或低升醣指數的碳水化合物,如糙米、燕麥、全麥製品、蔬菜等,注意飲食均衡與多樣性。多運動,增加胰島素的敏感度。王維新醫師建議高風險患者做糖尿病篩檢,早期發現、早期治療,使疾病獲得最好控制。
(優活健康網新聞部/綜合報導)「大甲媽祖遶境進香」是台灣一年一度的宗教盛事,將於今天晚間起駕,每年吸引數十萬甚至百萬信徒參與,場面聲勢浩大!有位68歲虔誠信徒林伯伯,去年參加進香活動時竟出現類似「起乩」的情況,開始喃喃自語且意識不清,就醫後才發現,原來林伯伯因為年紀大牙口不好,長期營養不良,加上遶境活動量大,導致體力不支而產生低血糖的情況。掌握「遶境3313營養原則」 維持所需熱量與體力!在長達九天八夜的遶境過程,進香路線橫跨台中、彰化、雲林、嘉義等四縣市,往返路程長達330多公里,估計每天至少要走12小時,根據國健署公佈的運動消耗卡路里計算表,以每小時4公里的步行活動量計算,一天下來遶境民眾熱量便消耗約3,000大卡,加上日曬、抬轎和舉香旗,消耗的體能與熱量可能將更高!彰化縣鹿港基督教醫院營養課營養師陳紋慧表示,進香民眾可遵循「遶境3313營養原則」;多元補充3大熱量營養素及維生素與礦物質,攝取3:1碳水化合物與蛋白質比例以維持體力,並且每30分鐘多喝水補充水分!必要時也能以營養品補充多元營養素,以維持足夠體力完成遶境參拜活動。陳紋慧營養師指出,蛋白質、醣類及脂質三大營養素,是提供人體所需熱量的關鍵,遶境活動前補充三大營養素,能增強體能,滿足長時間活動需求;而維生素與礦物質可調節身體機能、促進新陳代謝。另外,因為運動過程中肌肉及肝臟的肝醣會被大量消耗,所以活動後應適度補充碳水化合物及蛋白質食物,二者比例最好是3:1。而且活動前、中、後,都應隨時補充水份,每30分鐘補充一次,才能避免水分攝取不足,引發不適症狀。水壺、防曬用具及營養補充品!遶境三寶適時補足使體力倍增!遶境參拜活動整天在外,除了需備妥個人藥品,一定要隨身攜帶水壺及防曬用具,以防中暑!陳紋慧營養師並提醒,碳水化合物是人體熱量主要來源,蛋白質則是維持肌耐力的主要營養素,雖然沿路有提供點心,但是行走活動時不便食用多種食物,加上單一種食物較難達到多元營養素補充,舉例而言,喝含糖飲料雖然可增加熱量,但缺乏有價值的營養素,而肉包可補充熱量及蛋白質,但缺乏調節生理機能的維生素與礦物質。建議可適時補充含有多元營養成分的營養補充品,以一罐237毫升多元營養配方的營養品為例,含有熱量250大卡及多元的營養素,在遶境期間每日兩罐,可於起駕前及停駕休息時飲用,方便迅速補足遶境體力!(文章授權提供/健康醫療網)
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu