2020-03-05 健康醫療網/記者林怡亭報導 一對相差12歲的夫妻,女方小岑(化名)41歲,與29歲的阿俊(化名)四年前透過網路交友軟體相識,兩人興趣相投開始交往,起初兩人之間12歲的差距,是女方怯婚的主要顧慮,最後還是經過種種考驗後結了婚,但這對佳偶在婚後不久家中卻傳來噩耗,阿俊的媽媽在一次健康檢查中檢驗出已罹患肺癌末期,評估兩年存活率只剩五成。 身為家中獨子的阿俊,知道媽媽最大心願就是能在有生之年看著他成家立業,但婚後一年多小岑卻遲遲沒有懷孕的消息。到醫院檢查後,發現小岑的輸卵管阻塞變形,無法自然受孕,於是決定積極「做人」,但天不從人願,試管嬰兒多次仍告失敗,在幾乎要放棄前,終於在接受第八次試管嬰兒療程後順利懷孕且喜獲一子,也完成媽媽人生最後的心願。 女性卵子數出生時已定 並隨年齡增長下滑 台北中山醫院副院長暨生殖中心負責人李世明醫師表示,女性一生排出的成熟卵子數量約為400到500個,也就是能夠受精的卵子數量,其卵子質量會隨著年齡增長而下滑,卵巢功能也會逐漸衰退,年齡愈大也更容易產生子宮肌瘤、子宮內膜異位或輸卵管沾黏阻塞,這些都會影響女性受孕。 根據國健署資料統計,女性最佳生育年齡為25-29歲,30歲以上的女性,每個月懷孕機率僅有8%,而40歲以上則剩5%。小岑在嘗試懷孕時已過了最佳受孕狀態,且先前多次的人工生殖技術都無疾而終,過去三年的時間內,不斷施打催卵針、破卵針及安胎針等,合計注射超過300針劑,身心皆承受巨大壓力。夫妻倆為完成媽媽遺願,不放棄任何成功希望,經前來就診評估檢測,利用第三代試管嬰兒+AI技術的方式,成功讓她順利產下一名健康寶寶,全家相擁而泣。 全天候胚胎縮時攝影監控 提升試管嬰兒成功機率 李世明醫師說,試管嬰兒也就是體外受精,從打針、取卵、受精卵結合、胚胎養成到植入,過程都需要靠專業的醫療團隊執行,提高成功率。利用縮時攝影監控培養箱(結合AI人工智慧),減少胚胎因接觸環境導致有害物質影響,縮時攝影監控培養箱模擬母體子宮內環境,每5至10分鐘紀錄胚胎狀況,查看胚胎是否異常、是否於正確時間點分裂等,高齡、卵巢功能不良或是取卵數較少的女性可採用此胚胎挑選方式,透過縮時攝影監控培養箱的新趨勢,有效提高植入與著床成功率。 另外,多數高齡婦女接受試管嬰兒治療時,除了利用胚胎縮時攝影監控培養箱外,另搭配採取PGS篩檢,在胚胎培養至第五天時,以切片方式取4-6個細胞來進行染色體分析,更提升胚胎植入母體時之著床成功率。 李世明醫師提醒,女性生育力隨著年齡下滑,不僅是自然受孕,人工生殖技術也會受此影響,較幸運的患者進行1、2次的人工生殖就成功,但在臨床上也有許多案例是嘗試數次才成功,每個人的生理狀況皆有所差異,適合哪種治療方式也不盡相同,需與專業醫師溝通檢測後再行評估。現今生殖醫學技術日新月異,小岑與阿俊求孕精神最後圓滿了媽媽遺願,也期盼更多不孕症夫妻能一圓夢想闔家圓滿。 健康醫療網:https://www.healthnews.com.tw/blog/article/45361/
#健康醫療網
2020-03-05 健康醫療網記者/蔡岳宏報導 年紀輕輕的小夥子,沒有心臟病史,運動時卻突然猝死,可能肥厚性心肌病變惹禍!心臟外科權威、振興醫院院長魏崢表示,這類俗稱「心肌肥厚」的患者比例不低,特定類型被認為無法治療,吃藥幫忙也不大,只能順其自然,目前已可用外科手術「心肌切除術」治療,效果良好,降低猝死風險。 肥厚性心肌病變 過去認為難治療 肥厚性心肌病變(Hypertrophic Cardiomyopathy)是一種基因遺傳、家族性疾病,可分「阻塞型」及「非阻塞型」。魏崢指出,「阻塞型」肥厚性心肌病變是因為心肌肥厚造成血管阻塞,血液無法從心臟送出,這類型可透過手術切除堵塞處的心肌。 然而,「非阻塞型」肥厚性心肌病變是整體心肌都肥厚,「心臟不是沒力,心臟就這麼大,因為變厚了,心臟腔室就變小了,循環就沒力。」過去心臟內科醫師往往認為無法開刀治療,吃藥幫忙也不大,只能順其自然。 但是,由於心肌肥厚讓心臟腔室變小,「每次收縮從可打70CC血液,變成只剩30CC,心臟功能降低,最後惡化甚至需要換心。」 外科手術進步 降低「非阻塞型」心肌肥厚猝死風險 所幸,過去認為大面積切除心肌是高難度的手術,「阻塞型」肥厚性心肌病變現今也能以外科手術治療。魏崢說明,透過「心肌切除術」,將整體肥厚的心肌進行挖除,使心臟腔室變大,患者就可以正常運動、生活,效果不錯。 魏崢提到,很多未成年的年輕人沒有心臟病,卻在運動時突然猝死,很可能就是肥厚性心肌病變,但部分患者發病前都不會有自覺,「就這麼冤枉走了。」 注意家族病史 心臟權威:家人都要檢查 身為心臟外科醫師的魏崢說,「大部分心臟病都可以治療,血管阻塞可放支架,瓣膜壞了也能更換,心臟沒力就換心。」但心肌肥厚比例很高,全數換心有困難,表示心臟移植應留給心肌沒力的患者。更提醒民眾,注意家族病史,若有親人罹病,其他人都應該檢查心臟,以免徒留遺憾。 健康醫療網:https://www.healthnews.com.tw/news/article/45359
2020-03-04 健康醫療網記者/蔡岳宏 百歲陳爺爺開心唱歌,很難想像他5年前換過心臟瓣膜!5年前102歲的陳爺爺心臟瓣膜出問題,接受經導管主動脈瓣置換手術(Trans-catheter Aortic Valve Implantation: TAVI),如今已是破紀錄的107歲人瑞。振興醫院院長魏崢表示,比起傳統手術,年紀大、體力不佳等不適合開心的患者,透過TAVI手術,手術時間短,對生活品質、復原都有幫助。 主動脈瓣膜狹窄 老化是主因 主動脈瓣膜是心臟血液通往全身的大門,老化兼硬化的主動脈瓣,在心臟收縮期無法順利打開讓血液通過,造成輸送至全身循環的血量嚴重不足。振興醫院血管內科主任曹殿萍表示,老化是主動脈瓣膜狹窄的主因,常發生在65歲以上長者,初期症狀會喘、胸痛悶、昏倒,常被認為是心血管疾病。 魏崢則補充,大部份主動脈瓣膜狹窄的病人常沒有症狀,但當瓣膜嚴重狹窄時,會發生心絞痛、昏厥及心臟衰竭等,一旦發生症狀,病人的預後將急轉直下,很可能短期內就會死亡,尤其有運動性氣喘等心臟衰竭症狀的病人,猝死機率很高,從有症狀到死亡平均時間為2年。 傳統開胸手術 高齡患者易放棄 過去唯一有效的治療方式,就是直接打開心臟將主動脈瓣膜置換,這是一項很大的手術,可以改善病人的症狀,更可以改善長期的存活率,平均成功率約97%。然而,振興醫院醫療副院長殷偉賢指出,過去一些年紀很大等高風險病人,達1/3就此放棄治療。 振興醫院心臟加護中心主治醫師李永在解釋,傳統瓣膜手術,需要切開胸骨,並停止心跳,一針一線縫上人工的主動脈瓣膜來置換,住院天數多,也需要心肺機停止心臟,且全身麻醉會有疼痛、不舒服等問題,對於年紀大、體力不好的患者是高風險手術。 TAVI手術 老年、體力不佳患者福音 近來有醫師開始使用傷口小的微創手術,然而,李永在提到,小傷口手術對心臟科醫師而言,不一定就是低傷害的術式,還是要全身麻醉,接心肺機,且傷口視野小,手術時間可能更久,風險並沒有降低。根據美國經驗,小傷口的患者風險比傳統手術高很多,無論是住院天數、併發症皆然。 不過,TAVI手術與微創手術不同,李永在醫師說明,透過把瓣膜收在約小指頭粗的導管裡面,導管從患者的鼠蹊部股動脈送入心臟,到心臟後,可選擇會自動張開的記憶金屬材質瓣膜,或者透過氣球打開瓣膜,就可成功植入瓣膜。不用停止心臟,也幾乎不用切開胸骨。 該術特點是手術時間僅約30-40分鐘,傷口小,體力負擔輕,復原快,但需要團隊評估、精準執行。振興醫院已執行超過560例,且成功率高,吸引日韓等國來取經。魏崢強調,該院重團隊合作,由心臟內外科等醫師相互協助,提升處理高危複雜案例的成功率。 健康醫療網:https://www.healthnews.com.tw/news/article/45348
2020-03-04 健康醫療網/記者李依如報導 新冠肺炎疫情持續蔓延,我國確診第34例病例,因本身有糖尿病病史加上血糖控制不穩定,就診後病況不佳,目前在加護病房進一步觀察。世界衛生組織(WHO)特別針對高風險族群提出防疫警告,針對病毒抵抗力比較脆弱的族群,包含年長者或是糖尿病、心臟病患者,需提高警覺。最新來自中國的數據也顯示,糖尿病患者若罹患新冠肺炎,死亡率為一般患者的八倍。 糖尿病患者染新冠肺炎 高血糖為死亡因子 依照統計至2020年2月11日最新流病數據,中國大陸累計72,314 名新冠肺炎確診者當中,以有心血管共病症的患者死亡率最高10.5%、糖尿病患者次高7.3%,死亡率遠高過沒有其他疾病史的患者0.9%。中華民國糖尿病學會黃建寧理事長表示:「糖尿病患者一旦感染新冠肺炎,相較於沒有病史的病人,死亡率高達8.11倍!其中很重要的影響因素,在於血糖控制。」 黃建寧指出,2003年SARS疫情,糖尿病患者也被發現具有較高死亡率,而患者血糖高低,普遍被認為是預測疾病預後的一項重要因子。2006年回顧文獻中,研究者發現135名因SARS死亡的病患中,有高達21.5%患者具有糖尿病病史;文獻更指出,這些患者其空腹血糖值(FPG)在治療期間比存活者持續性偏高。顯示糖尿病病史與空腹血糖值是死亡率及致病率的預測因子,同時高血糖可能反映出多重器官病毒感染的嚴重性,並且因SARS而死亡的糖尿病患者,也會有缺氧的高風險。 不間斷用藥治療 才能控制好血糖持續抗疫 中華民國糖尿病衛教學會杜思德理事長表示,診間觀察到有些糖尿病患者因為恐懼疫情,即使面臨藥物用盡也不願意回診拿藥。杜思德說:「在疫情發生後,病人回診數有降低狀況,有患者因為看到疫情報導,不敢出門、深怕受到感染。但其實血糖控制不佳,在感染到病毒後可能增加死亡的風險,糖尿病患者自行停藥,反而讓自己曝露在更高的危險中!」 杜思德舉例,像是他的病人王太太,就擔心疫情一度想要放棄回診,但其實如果血糖控制不佳,不僅讓糖尿病患對於病毒感染的抵抗力較差,長久下來還可能衍生出許多併發症。經過醫病溝通後,王太太了解持續治療在抗疫期間尤其重要,醫師也開立連續處方箋,讓病人可以方便取藥、減少候診時間。 防疫期血糖控制是關鍵 減少疾病感染風險 關於疫情期間的自我保護,兩位理事長共同呼籲,糖尿病患者要持續自我監測血糖,出門記得戴口罩、日常生活勤洗手,可與醫師討論是否考慮接種包含肺炎鏈球菌、流感等相關疫苗,依照醫囑、按時服藥,減少併發症發生。面對來勢洶洶的新冠肺炎,糖尿病患者需要持之以恆遵從醫囑用藥、不間斷地控制血糖,才可以減少疾病感染的死亡風險。 健康醫療網:https://www.healthnews.com.tw/news/article/45342/
2020-03-03 健康醫療網/記者陳佳慧報導 75歲的李先生被診斷為非小細胞肺癌第四期,因慢性腎衰竭加上年事已高,第一次化療即承受不住伴隨而來的噁心、嘔吐等副作用,導致無法接續治療。在醫師的建議下改以免疫檢查點抑制劑抗PD-1治療,一年半內,肺部與對側轉移的腫瘤皆獲得良好的控制,無再惡化。雖然李先生仍不敵腎衰竭而離世,但因使用免疫檢查點抑制劑抗PD-1治療穩定病情,讓李先生能爭取更多與家人相處的時間,對此家屬由衷肯定免疫治療對李先生的幫助。 晚期治療目標 延長存活期+好的生活品質 肺癌中約有55%為第四期,是佔比極大也是治療上最棘手的。基隆長庚胸腔內科主治醫師郭惟格醫師表示,這群患者最重要的治療目標即是延長存活期,並使患者有好的生活品質。郭惟格醫師說明,目前非小細胞肺癌其實有相當多的選擇能夠幫助患者,從基因檢測劃分為兩個常見的類別,如EGFR或ALK基因突變者,能夠考慮標靶治療;無基因突變者則可選擇化療或免疫治療。 醫:若對免疫治療有良好反應 有望長期存活 郭惟格醫師坦言,不少患者會因化療的副作用問題放棄治療,但他也鼓勵患者假使在綜合條件允許下,可選擇2018年諾貝爾生醫獎癌症免疫治療之一的免疫檢查點抑制劑抗PD-1。研究顯示,第二線治療時使用免疫檢查點抑制劑抗PD-1,治療有反應者,預估有六到七成的機會可活2年以上;若在2年內,腫瘤有良好控制的患者,將有八成左右的機會存活超過5年,郭惟格醫師表示,這些數據代表著,若患者對免疫治療有好的反應,將有相當高的機會長期存活。2019年世界肺癌大會更指出,免疫檢查點抑制劑抗PD-1的五年存活率大約是化療的五倍,副作用發生比例比化療低,是兼顧療效與生活品質的治療選擇。 肺癌多元療法求新求變 別輕易放棄治療 最後,郭惟格醫師也呼籲,第一,肺癌因早期無症狀,而有家族史或是菸癮者務必定期安排低劑量電腦斷層檢查,以利早期發現早期治療;第二,千萬別輕易放棄希望,治療藥物隨著時代不斷在進步,降低了藥物副作用的問題,同時,在臨床上也可以看到,免疫療法幫助不少患者達到長期存活效益。 健康醫療網:https://www.healthnews.com.tw/news/article/45325/
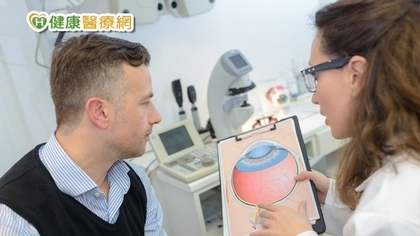
2020-03-03 健康醫療網/記者李依如報導 得了青光眼到底會不會變好,是很多患者心中共同的疑問?一名65歲男姓計程車司機,生活習慣良好不菸不酒,開車時卻發現,常有機車突然轉進來都看不到,而受到驚嚇,以為是白內障前往眼科看診,經由亞洲附醫眼科主治醫師黃毓璇檢查後發現視神經偏薄,進一步安排照像、視神經掃描,以及最重要的視野檢查,結果外側視野有缺損情形,雙眼被確診為中等程度青光眼,開始使用青光眼藥物後,眼壓降為17、18mmHg,每三個月回診追蹤,目前視力及視野缺損維持穩定。 眼壓正常就不會得青光眼?「視野缺損」更要注意 黃毓璇醫師表示,之前常會有青光眼患者期待,視野缺損的情形是否按時點藥後,就會減少或消失,基本上是不會的,當病人開始治療後,最理想的狀況就是青光眼被控制不要再惡化下去,這樣就算是成功了。 還有民眾常見的迷思是,眼壓正常就不會罹患青光眼?事實上有一半的青光眼患者,眼壓其實是「正常的」,視力也還沒開始模糊,出現症狀反而是很容易忽略的「視野缺損」;這也是確診青光眼後,很快導致失明的原因之一。 視神經慢慢萎縮死亡 慢性青光眼視力「無聲殺手」 青光眼其實就是視神經慢慢萎縮死亡,因為神經細胞無法再生,最終導致完全失明,又分急性青光眼及慢性青光眼。黃毓璇醫師說明,常見的危險因子為血壓較低、運動量較少、高度近視者、血脂肪較高、年長者等皆可能罹患青光眼。 急性青光眼因眼壓急遽升高,常見症狀有視力變模糊、眼睛脹痛、眼睛紅、眩光(看物品時周邊會有光暈感)、合併頭痛、噁心、嘔吐等症狀;而慢性青光眼較常見,早期幾乎沒有徵兆,視神經受損卻不自覺,此時才就醫,通常會有明顯的視野缺損,青光眼可說是視力的「無聲殺手」。 青光眼雖無法完全治癒 但與醫師合作可獲控制 黃毓璇醫師指出,目前青光眼治療方法,包括藥物治療、雷射治療、手術治療。各種型態的青光眼有不同的治療方法,一般會先採用藥物與雷射控制,若不能完全控制時,再以手術治療。 基本上,一旦確診為青光眼,通常需要點藥一輩子,就像是高血壓、糖尿病等慢性疾病,須長期使用藥物控制,以及定期回診追蹤。總而言之,青光眼雖然不是一個能夠完全治癒的眼疾,但只要及早正確診斷治療,並信賴眼科醫師密切合作,是維持眼睛最佳狀況的不二法門。 健康醫療網:https://www.healthnews.com.tw/news/article/45326
2020-03-02 健康醫療網/記者李依如報導 身體失能的糖尿病長者,經常患有四、五種以上病症,合併使用藥物種類眾多,因為擔心交互作用而選擇性用藥,導致血糖高低起伏,對於疾病控制有相對風險。有些藥品本身會直接影響血糖控制,有些藥品會導致血糖過低,有的還有可能造成糖尿病的併發症惡化,到底該如何安全用藥?特別專訪醫師替民眾解答。 第二型糖尿病占98% 長者占半數多為肥胖造成 振興醫院新陳代謝科主任級醫師蔡世澤表示,糖尿病主要分為二種類型。以第一型糖尿病來說,身體中的胰島素很少或無法自行製造,必須每天注射胰島素藥物來「獲得」胰島素。主要病因為遺傳、種族與不明原因導致。 至於在台灣第二型糖尿病約占98%,光是中老年人就多達半數,是常見的慢性疾病。雖然胰島素分泌相對多一點,但卻無法回應發生作用,導致不能有效進行葡萄糖代謝,造成血糖升高,也就是所謂的胰島素阻抗;近年來發病年齡也有年輕化趨勢,主要是肥胖造成。 穩定血糖鐵三角 節制飲食、多運動、規律用藥 「節制飲食、多運動、規律用藥」是穩定血糖的鐵三角,蔡世澤醫師說明,特別是第二型糖尿病的成因較複雜,包括胰臟腸胃等疾病,也會影響胰島素分泌。這時有許多藥物可以應用,針對這些缺陷進行個別矯治,但多數糖友常需搭配2、3種以上的藥物治療,才有辦法達到控制。 常有年長病友擔心腎臟負荷過重,因而自行停止用藥,一旦血糖沒有控制在合理範圍內,造成不良的影響就會增加。包括腎臟、眼睛、心臟、周邊血管組織等,甚至於神經組織都可能引起病變。一般建議糖化血色素< 7%範圍左右,若常常超標,血糖控制不佳時間越久,負面影響就越大。 依個別狀況選擇用藥 考量方便、有效與安全性 到底用藥如何選擇?蔡世澤醫師指出,須根據病人的特質、年齡,病人有沒有其他問題,例如肥胖或是高血壓、高血脂等問題,考量病人個別狀況再來選擇適合藥物。 「方便性、有效性與安全性」是用藥三大考量,能有效降血糖且安全,不要造成太多副作用尤佳。有別以往針對心血管疾病的高風險族群進行研究,最近發表的CARMELINA研究,則納入高心血管風險合併/或腎功能不全的病患,大規模找來18歲以上患者,區分為三個年齡組別(65歲以下、65~75歲、75歲以上),臨床試驗後發現,其研究藥品不會增加心血管不良事件及腎臟功能負擔。 因此,簡單安全有效是一大號召,對於年紀輕或年長的糖友來說,在用藥選擇上是一個不錯的選項。 勿信網路謠言及偏方 應與醫師充分溝通討論 蔡世澤醫師強調,糖尿病沒有真正的治癒方法,因此,病患在日常飲食上需要有所控制,且應與醫師充分討論,而非誤信網路謠言及偏方,患者也應維持運動習慣,且定時回醫院檢查血糖狀況,只要控制得當,糖尿病患者也可以過著與正常人無異的生活。 健康醫療網:https://www.healthnews.com.tw/news/article/45310/
2020-03-02 健康醫療網/記者林怡亭報導 一名40歲阿姨,平時未有運動習慣,出遊時遇到塞車,一坐幾乎都是兩小時以上,沒想到一下車卻突然感到腰痛,甚至站立困難,只好等到假期結束後趕緊就醫檢查,確診為椎間盤突出;簡郁佩醫師表示,經由復健及藥物治療後,患者下背痛症狀已逐漸改善,目前也開始進行腹部和背部肌肉的訓練。 解決下背痛 可先採保守性治療 下背痛的成因多,有時從椅子上站起來時,會突然感到異常困難,或彎腰時也會感到特別疼痛;亞洲大學附屬醫院復健部主治醫師簡郁佩指出,尤其春節過後因下背痛就診的患者增加一成,又以椎間盤突出居多,若疼痛感未趕邵無法忍受的程度,通常會先採以保守性治療,除非仍未改善,則可考慮手術治療。 藥物配合復健治療 有助舒緩下背痛問題 簡郁佩醫師進一步解釋,椎間盤突出多發生於30至50歲年齡層,又分成退化與外力造成,前者主要是因年紀增長、姿勢不良,導致椎間盤的環狀韌帶漸漸老化,促使椎間盤向外膨出,至於後者則因跌倒或搬重物造成突發性疼痛,使椎間盤破裂掉出,治療上可先透過服用非類固醇類消炎藥、止痛藥等方式,並配合熱療和電療等復健治療,幫助舒緩緊繃肌肉,並安排腰椎牽引治療。 避免久坐彎腰駝背 遠離下背痛找上門 另外,患者也可透過運動方式舒緩症狀,起初先以伸展運動,舒緩肌肉緊繃,當症狀已改善時,則可嘗試核心肌肉的強化運動,降低背痛再次復發;簡郁佩醫師強調,平時除了應避免久坐,也注意不要彎腰駝背,若要搬運東西時,則應蹲下拿好物品,背部保持平直,用雙腿承力慢慢站起,才能避免下背痛找上門。 健康醫療網:https://www.healthnews.com.tw/news/article/45022
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu