現今許多醫美都提供「舒眠麻醉」的選項,通過靜脈注射小劑量的鎮靜劑和止痛藥,使患者在手術或醫療程式期間保持舒適、放鬆甚至半睡狀態。不過,美國整形外科醫學會呼籲,2025年醫美趨勢是完全清醒的治療。《優活健康網》特摘整形外科名醫林靜芸所撰此文,分享清醒醫美6大好處。
#麻醉
日前立委指出,我國麻醉醫師人力不足,應開放心臟外科、移植外科等醫師訓練後執行麻醉,引發麻醉醫師強烈反彈。對此,衛生福利部醫事司長劉越萍表示,6日會議凝聚加強各科麻醉訓練,再者是落實醫美管理,強化牛奶針管制等共識,衛福部也將農曆年後討論相關事項。
「手術低體溫」對人體有影響很大,在麻醉的情況下,因為手術室低溫環境、手術時間的長短,以致於體溫經常下降至36度以下,如果孕婦在剖腹產過程中出現低體溫的狀況,會增加手術的困難度,且會影響寶寶的核心體溫。《優活健康網》特摘此篇分享「手術低體溫」對於寶寶與媽媽的威脅。
近年部分診所標榜提供「舒眠麻醉」,形容過程「就像睡一場覺」。事實上,舒眠麻醉是全身麻醉的一種,不需插管,先從靜脈給予適當安全劑量鎮靜藥物,等待患者睡著再視需求來注射局部麻醉藥;不過,舒眠麻醉也隱藏著許多風險,以下解析舒眠麻醉是什麼,以及民眾應如何確保自身的麻醉安全。
醫美常用舒眠麻醉避免病人麻醉的不適,透過注射俗稱「牛奶針」的麻醉劑,就能在短時間進入睡眠,因此近年來廣受民眾歡迎。《優活健康網》特摘整形外科名醫林靜芸所撰此篇,她表示,消費者做醫美接受舒眠麻醉時,只要醫美療程不痛,平安結束就好,千萬不可要求醫師增加麻醉深度。
48歲張先生沒有慢性疾病,也沒做過任何手術或麻醉,因健康檢查意外發現肺部腫瘤,決定至醫院胸腔外科接受手術。張先生想到多年前看過的電影,男主角在手術中醒來,甚至有類似「靈魂出竅」的情節,很害怕自己也會在手術中發生一樣的狀況,於是在術前訪視門診時向麻醉科醫師提出他的擔憂。
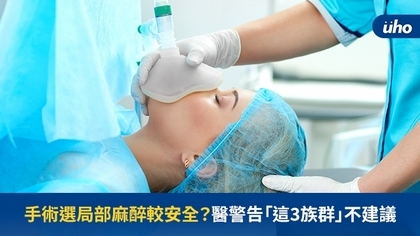
(優活健康網記者馮逸華/綜合報導)大部分民眾對於手術和麻醉的認識都很陌生,但根據統計,台灣每天平均進行近6,900件手術,換算下來台灣人一生中接受手術的次數約為8.7次,因此除了醫護衛生從業人員外,民眾更有必要認識手術跟麻醉相關知識,才能在面對手術時更加安心。局部麻醉可分注射式、浸潤式2大類注射式局部麻醉:簡單施打效果快安南醫院麻醉科主任蘇翔表示,臨床上以注射式較為普遍,一般使用藥物為「利多卡因」(Lidocaine)和「卡波卡因」(Mepivacaine),此類藥物主要是針對皮下1~2公分的神經和神經末梢來進行麻醉,使用簡單方便,效果快且副作用小,適合一般門診手術如息肉切除或是傷口縫合及拔牙使用。局部麻醉因使用範圍廣泛,因此施打者大都由手術醫師來親自執行。但施打局部麻醉並非完全沒有風險,如手術範圍過大或手術時間過長,導致重複施打,或皮下注射時誤注射入病患的動脈或靜脈,可能出現以下藥物中毒症狀: 視力模糊 頭暈或暈眩 高血壓 激動煩躁 意識模糊 嗜睡 聽覺變化,如耳鳴 口周麻木 金屬味 構音障礙當發生藥物中毒症狀時,應立即停止手術並給予病患氧氣,設置點滴和全套生理監測包含心電圖、血壓計與血氧監測,以防止病患發生進一步腦部毒性症狀,通常經過休息和點滴治療後都能逐步緩解。浸潤式局部麻醉:用量少較安全若病灶位置太深、範圍太大或是已化膿腫脹,導致局部麻醉劑已經無法在皮下達到浸潤神經效果,就無法使用注射式局部麻醉方法。浸潤式局部麻醉最常見於眼科手術、醫美臉部手術和泌尿科檢查方面。蘇翔指出,一般眼部整形手術、眼前節和白內障手術都會使用利多卡因藥水點眼,或加上神經阻斷後再執行手術。醫美臉部雷射則是以軟膏塗抹於雷射位置之臉部皮膚後,待麻藥作用後再施打雷射。而泌尿科膀胱鏡檢查是使用局部麻醉軟膏來麻痺病患尿道。浸潤式局部麻醉因藥物使用量不多,比起注射式局部麻醉來說相對安全,唯一要注意的地方是病患是否曾有對麻藥或軟膏類藥品過敏病史。手術局部麻醉3大族群不建議蘇翔強調,局部麻醉藥物在使用上需注意安全外,如有以下身體症狀的病患也不建議使用局部麻醉進行手術,例如: 高齡長輩有巴金森氏症或退化性大腦症狀,如老年失智患者 精障病患 國小以下兒童病患和家屬在術前務必要跟手術醫師充分討論,以選擇最適宜病患的麻醉方式。蘇翔提醒,若有手術麻醉相關問題,建議直接諮詢醫院駐診之麻醉專科醫師,因為無論是哪種麻醉方式,一切以「病患安全」為第一考量。
(優活健康網記者馮逸華/綜合報導)「上次換關節時,半身麻醉一針打完就不會痛了,這次手術也可以只麻醉上半身就好嗎?」76歲張女士前年因右膝退化性關節炎接受膝關節置換,當時麻醉方式為半身麻醉,接受麻醉後手術也順利完成,術後恢復良好。這次因在陽台洗衣服時不慎滑倒,右手著地後造成手腕附近的右橈骨骨折劇痛,經骨科醫師評估需要開刀固定。在術前麻醉評估時,張女士想起上次換關節時只有下半身麻醉,因此這次先請教麻醉科醫師。 半身麻醉分2種 用針穿脊髓神經注麻藥 新竹台大分院麻醉部醫師陳柏思表示,以傳統定義的半身麻醉來說,僅麻醉上半身不但難進行脊椎穿刺,且副作用風險極高,因此答案是不行的。半身麻醉主要分為「脊椎麻醉」和「硬脊膜外麻醉」2種: 1. 脊椎麻醉:以一根細針(粗細大約與疫苗注射針頭相仿)從脊椎骨間的空隙穿入脊髓腔,將麻醉藥注射進脊髓液中而麻醉脊髓神經。 2. 硬脊膜外麻醉:以一根較粗的針(大約與傳統鉛筆筆芯相仿)從相同位置進針,到達硬脊膜外腔後置入一根細塑膠軟管並從中給予麻醉藥物,以麻醉附近的脊髓神經節。藥物可以從軟管多次給予,減痛分娩就是屬於此種麻醉方式。 在大部份手術情況下,麻醉科醫師說的「半身麻醉」其實是指脊椎麻醉。其操作單純、止痛效果良好,藥物只作用於脊椎神經,因此對其他器官如心、肺、肝、腎等影響較少,是一個相對安全又有效的麻醉方式。尤其對於年老且心肺功能較差的病患,在接受下肢或下腹部手術時,脊椎麻醉是十分理想的麻醉方式。 可麻醉下半身卻無法麻醉上半身 關鍵差異在脊椎空隙 「為什麼不能麻醉上半身呢?」陳柏思進一步解釋,上半身若要進行脊椎穿刺十分困難,且副作用極大。人體脊椎從上而下分為頸椎、胸椎、腰椎和薦椎,頸椎和胸椎骨頭堆疊緊密,骨頭之間空隙相當狹窄,注射針不易進入脊髓腔注射藥物;相對腰椎間的空隙很大,注射針容易進入到脊髓腔。 加上人體脊髓從頸椎出發,到達腰椎第2、3節左右會從圓柱狀分散成很多根神經束,神經束在脊髓液中就像麵條泡在湯裡是可以移動的。因此細針從腰椎水平進入脊髓腔時,細針比較不會對泡在脊髓液裡可移動的神經束造成傷害,相對於頸椎胸椎來說較為安全。 若麻醉頸椎神經,呼吸會被阻斷! 陳柏思補充,脊椎麻醉的特性是:「當某一水平的脊髓神經被麻醉後,此水平以下大部分神經傳導都會被阻斷。」例如:「在腰椎水平進行麻醉,腰椎和薦椎神經都被阻斷。若在頸椎水平進行麻醉,則頸椎、胸椎、腰椎和薦椎全都受到影響。代表全身除了腦部外,大部份器官都會失去控制,這是會危及性命的。」 陳柏思表示,由於下肢和下腹部的神經大都由腰椎和薦椎發出,所以只要在腰椎水平進行麻醉即可順利進行手術。但掌控手臂的神經是由頸椎發出,且出發點附近有控制橫膈膜呼吸的膈神經,因此若從頸椎麻醉而阻斷手臂神經的話,會連呼吸一起阻斷,因此基本上是不可行的。 現今隨著工具和藥物的發展,麻醉方式已有更多元化的應用,針對不同手術與疼痛控制也有著更精準及安全的選擇。陳柏思也建議民眾在術前麻醉評估時,不妨與麻醉科醫師多加討論及了解。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu